不妊治療の一つに着床前診断がありますが、着床前診断という言葉は知っていても、何がわかるのか、どこでできるのかなど、詳しくは知らないという方も多くいらっしゃるかと思います。
誰でも着床前診断を受けられるわけではありませんが、ご自身が持っている染色体異常や、繰り返す流産に悩んでいる方にとっては、一つの希望になるのではないでしょうか。
今回は、着床前診断についてその方法、メリットやリスク、よく混同される出生前診断との違いなどについてご紹介いたします。
着床前診断とは
着床前診断とは、体外受精させた受精卵が細胞分裂し「胚」となった段階で検査し、遺伝子や染色体の異常がない可能性が高い胚だけを子宮に戻す医療行為のことです。
だれでも受けることができるわけではなく、流産を繰り返す場合など一定の条件をクリアする必要があります。
高度な技術を必要とすることや、受精卵を操作することへの倫理的な問題、遺伝子や染色体の異常を調べるということに生命の選別や優生思想につながる恐れなどがあり、日本では日本産科婦人科学会が厳しく管理しています。
同じく遺伝子や染色体の異常を調べる検査に「出生前診断」がありますが、何が違うのでしょうか?
出生前診断とは、ママのお腹にいる赤ちゃんに生まれつきの病気や障害がないかを調べる検査のことで、いくつか種類があります。
広義の意味では、妊婦健診で受けるエコー検査も、出生前診断に含まれます。
一方で着床前診断は、受精卵が着床する前の段階、つまり妊娠成立の前に検査をします。
流産を繰り返すご夫婦にとっては、その可能性を下げることが期待されます。
受けられる条件
着床前診断を受けられる条件は、以下のいずれかの場合に限られます。
- ご夫婦のどちらかが遺伝子変異や染色体異常を持っており、重い病気が子どもに遺伝する可能性がある場合
- ご夫婦のどちらかの染色体異常が原因で流産を繰り返している可能性がある場合
さらに、着床前診断を受けることをご夫婦が強く希望し、なおかつ夫婦間で合意がないと受けることができません。
出来ることとメリット
着床前診断では何が分かり、何ができるのでしょうか?
重い病気が遺伝することを防ぐ
ご夫婦どちらかの染色体異常が分かっていて、重い病気が子どもに遺伝する可能性がある場合、子どもを望んでいても産むという決断は容易ではありません。
着床前診断により、特定の病気がないことを確認して出産に臨めますので、今まで子どもを諦めていたご夫婦にとっても選択の幅が広がります。
人工妊娠中絶を防ぐ
胎児の染色体異常などを調べる「出生前診断」では、お腹の赤ちゃんに何らかの病気や障害が発覚した場合、ほとんどの方は悩んだすえに中絶を選択しているのが現状です。
羊水検査もこの出生前診断に含まれます。
どの時点で「人間」として「生きる権利」があるかは議論がつきませんが、少なくとも、お腹の中に確実にいると感じる赤ちゃんを中絶するという辛い決断を避けることができます。
習慣流産を防ぐ
流産の大半はたまたま起こることであり、一度流産したからと言って、次も流産する確率が高くなるというわけではありません。
しかし、2回続けて流産する「反復流産」や、3回以上繰り返す「習慣流産」の場合、何らかの原因があると考えられ、染色体異常もそれに含まれます。
胎児に染色体異常があると、流産する確率が高くなります。
着床前診断により、すべての繰り返す流産を防げるわけではありませんが、何度も流産してしまう精神的負担や肉体的負担を減らせる可能性があります。
受けるための審査に時間がかかる
着床前診断は、まず「受けられるかどうか?」の審査に最低でも半年程度はかかります。
前述の「着床前診断を受けられる条件」を満たしているかどうかを担当医が判断し、日本産科婦人科学会に申請し承認を得る必要があるため、着床前診断を受けられる条件が揃っていたとしてもすぐに治療を開始できるわけではありません。
認定を受けてから体外受精が開始されますが、1回の体外受精に約1~2ヶ月を要します。
検査の結果、変化のある胚ばかりなどで子宮に戻せる胚がない場合には、さらに時間を要します。
方法と流れ
着床前診断は、ご夫婦の染色体や遺伝子の検査、遺伝カウンセリングなどを経て日本産科婦人科学会の認定を受けたのちに治療が開始されます。
着床前診断を希望してから妊娠にいたるまでに、おおまかに次のステップに分けられます。
- 着床前診断を受けるための審査
- 体外受精
- 胚の遺伝学的検査
- 胚移植
受けるまでの審査
【医師による診察】
着床前診断を実施している医療機関で、医師による問診やご夫婦の染色体検査などを行ない、「着床前診断を受ける条件」に当てはまっているかなどを確認します。
【遺伝カウンセリング(複数回)】
遺伝カウンセリングとは、遺伝に関する様々な悩みの相談はもちろんのこと、検査や遺伝性の疾患について正確な情報を分かりやすく説明してくれたうえで、自分自身で決断できるようにサポートしてくれる場です。
受診している医療機関に所属している遺伝カウンセラーと、公平な立場である外部の専門家による遺伝カウンセリングを受けます。
場合によっては複数回行われます。
【審査】
日本産科婦人科学会や倫理委員会などによる審査が行なわれます。
体外受精
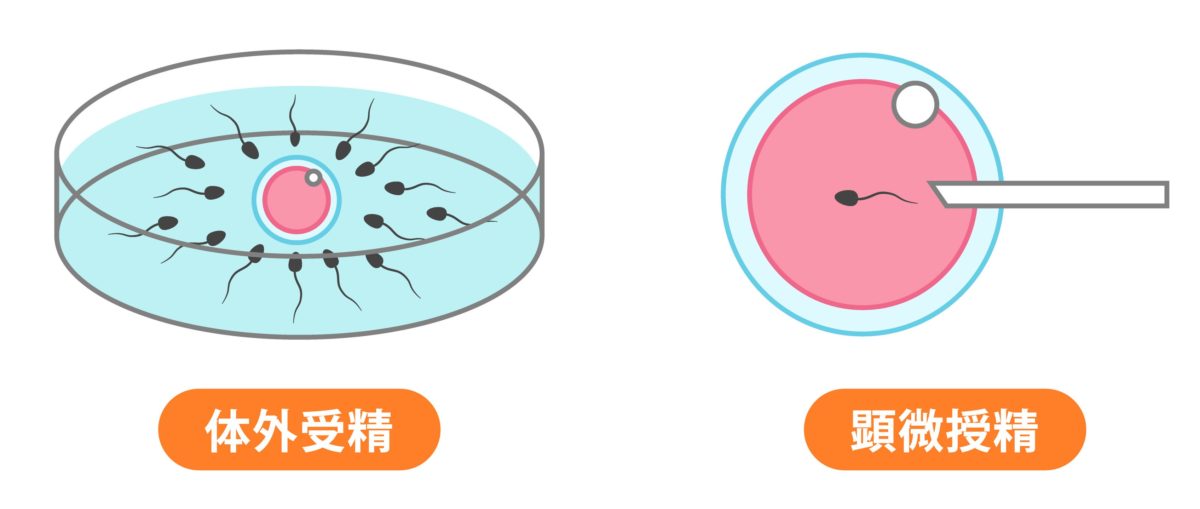
体外受精とは、卵子と精子を体外に取り出して受精させる方法です。
女性の卵巣をお薬を使って刺激し採卵します。
男性にも精子を採取してもらい、卵子と精子を受精させます。
受精をさせる方法には、ガラス皿の中で自然に受精させる方法と、顕微鏡を使いながら精子を直接卵子に注入する顕微授精法の2種類があります。
胚の遺伝学的検査
精子と卵子が受精してできた「受精卵」は、その後複数の細胞に分裂し「胚(はい)」と呼ばれるようになります。
着床前診断では、この胚を調べます。
胚から染色体検査や遺伝子検査をするための細胞をとりだすことを「胚生検」といいます。
受精後2~3日目の胚を用いることが多く、その胚から1~2個の細胞を顕微鏡を使って取り出します。
この細胞からDNAを取り出し遺伝子を調べたり、染色体を調べたりします。
胚移植
遺伝学的検査で変化が見つからなかった、病気をもたない可能性が高い胚を子宮へ戻します。
妊娠が成立しているかどうかは、約2週間後に分かります。
実施施設
着床前診断を行なうことができるのは、生殖医療に関して十分な実績があり、日本産科婦人科学会による審査を経て認可を受けている医療機関です。
2018年までは着床前診断は臨床研究という位置づけでしたので、一般的な治療法ではありませんでした。
その後臨床研究が終了し、2019年からは医療行為と位置づけられ、実施できる医療機関が増えてきています。
費用
着床前診断の費用は、一般的に100万円程度かかると言われています。
着床前診断では、体外受精を行なうことが大前提ですが、1回の体外受精にかかる費用はおよそ38万円です。
これに、胚生検や遺伝学的検査の費用がかかり、胚を複数調べる場合はその個数分の費用がかかります。
また遺伝学的検査をした結果、子宮に戻せる卵子がない場合は採卵を繰り返さなければならず費用がかさみます。
さらに遺伝カウンセリングの費用などがかかりますので、高額になる可能性があります。
自費診療のため保険は適用外ですが、国からの助成金が出る場合がありますので、詳しくはお住まいの自治体にお問合わせください。
着床前診断の限界
着床前診断をすれば病気や障害を100%防げるかというとそうではありません。
着床前診断で調べるのは特定の病気についてのみなので、調べていない染色体や遺伝子の疾患についてはわかりません。
染色体や遺伝子が関係しない、その他の病気についてもわかりません。
また、検査対象の病気についてもその検査精度は100%とはいえず、結果を保証するものではありません。
検査の判定は正しくても、染色体異常に起因しない流産を起こすこともあります。
着床前診断の歴史はまだ30年程度と浅く、長期的な影響については分かっていません。
デメリット

着床前診断を受けることによるデメリット、不利益がいくつか考えられます。
費用が高額である
着床前診断には多額の費用がかかり、金銭的な負担が大きくなります。
判定が不正確なことがある
胚に「モザイク」と呼ばれる正常な細胞と異常な細胞の両方がある場合、正しく判定できないことがあります。
また、遺伝情報の量が少ない場合も判定に影響することがあります。
長期的な影響が分からない
着床前診断では胚を検査するため、そのことによる生まれた子に与える長期的な影響については、まだはっきりとしたことは分かっていません。
日本の現状
世界で初めて着床前診断により子どもが生まれたのは1990年のイギリスでのことです。
世界における対応は分かれており、宗教上の理由などで生殖医療にたいして厳しく制限する国、アメリカのように制限のない国などさまざまです。
日本では実質、日本産科婦人科学会により規制されており、生命倫理などの観点から慎重な姿勢をとっています。
着床診断をするために受精卵から細胞をとることが生命倫理に反するのではないか、異常のあった胚を処分するというのは、つまり障害のある子どもを世の中から排除するということであり差別を助長するのではないかというような意見もあります。
一方で、2021年2月には着床前診断の検査対象者の拡充に関する最終案も提出されており、今後、着床前診断に関する状況は変化をしていくかもしれません。
参考:着床前診断拡大への最終案 / 産経ニュース(外部サイトへ移動します)
まとめ

繰り返す流産や、染色体異常などで妊娠を諦めていたご夫婦にとって、着床前診断により可能性が広がることはとても喜ばしいことです。
生殖医療に対する考え方や価値観はそれぞれ異なりますので、リスクを理解したうえで、自分たちがどうしたいのか、何ができるのか話し合い、正しい情報に基づいて納得できるようにすることが大切です。
胎児に起こる主な染色体異常や先天性疾患の頻度についてはこちらをご参考にしてください。