妊娠検査薬で「陽性」の反応が出て妊娠が分かり、喜んで産婦人科へ行ったのに子宮外妊娠だと発覚したら。。。
子宮外妊娠では残念ながら妊娠を継続することはできませんが、なぜそのようなことが起こってしまうのでしょうか?
対処が遅れるとママの命にかかわることもあり、早期発見が大切です。
ここでは、子宮外妊娠の症状や原因、手術の方法などについてご紹介いたします。
子宮外妊娠(異所性妊娠)とは
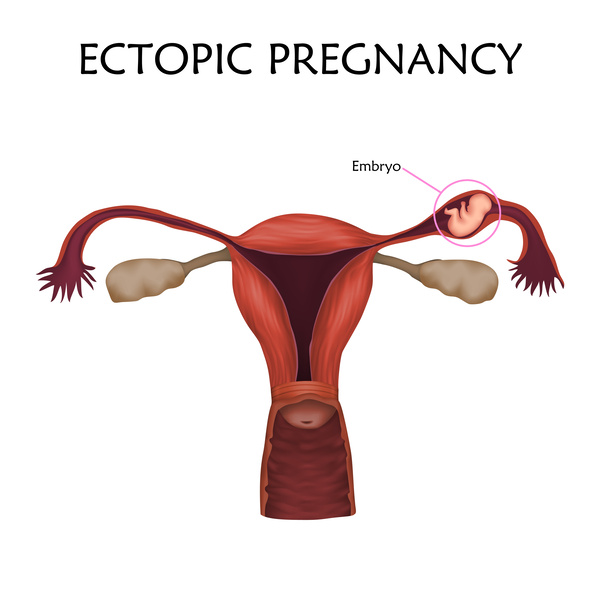
子宮外妊娠とは、子宮以外の場所に受精卵が着床してしまうことをいいます。
「異所性妊娠」ともいいます。
正常な妊娠では、卵子と精子は卵管内で受精し、子宮内膜に着床します。
赤ちゃんが正常に成長できるのは、子宮の中だけです。
それ以外の場所では、数週間は生存することができたとしても、栄養が供給されなかったりスペースがなかったりして成長できる環境が整っていませんので、残念ながら育つことができません。
着床する場所は、子宮内のどこでもいいわけではありません。
子宮内であっても、「子宮頸管」や「子宮筋層」では正常に育つことはできず、「異所性妊娠」にあたります。
異所性妊娠は、正常な着床以外のことを指しますので、子宮外妊娠も異所性妊娠のうちの一つです。
異所性妊娠は、妊婦さんの100人におよそ2人の割合で起こります。
異所性妊娠で一番多い場所は卵管です。
その他、卵巣や腹腔など様々な場所に着床してしまう可能性があります。
本コラムでは、以下聞き馴染みのある「子宮外妊娠」として記載しています。
原因
なぜ子宮外妊娠が起こってしまうのでしょうか?
正常な妊娠では精子と卵子は卵管内で受精し、卵管から子宮内膜へ移動して着床します。
この卵管が詰まっていると、受精卵は子宮内膜へ移動することができず卵管妊娠の原因になります。
卵管が詰まる、もしくは通りが悪くなってしまう原因には、次のようなものが考えられます。
- 卵管の炎症
- 卵管の奇形がある
- 体外受精・胚移植をした
- 過去にも子宮外妊娠の経験がある
- 過去に受けた帝王切開の傷跡に受精卵が着床してしまう
- 子宮内避妊器具(IUD)を使用中である
クラミジアや一般細菌などの感染症や、子宮内膜症などにより卵管が炎症を起こしていると、「受精卵の移送障害」が起こり、受精卵が正しい着床場所へ移動できなくなります。
また、炎症によって癒着していると、卵管が狭くなり通りが悪くなります。
過去に受けた腹部手術や中絶の手術が影響することもあります。
これらの要素があると子宮外妊娠になる可能性が通常より高くなりますが、原因がはっきりと分からないこともあります。
なりやすい人の特徴
子宮外妊娠になりやすいのはどんな人でしょうか?
上記に出てきた原因の他に、喫煙や年齢もリスクになります。
- クラミジア感染症
卵管は収縮や拡張を繰り返して受精卵を子宮へと運びますが、クラミジア感染症にかかるとこの機能が上手く働かず子宮外妊娠を成立させてしまう可能性があります。 - 喫煙
喫煙習慣があると卵管の運動が抑制されます。
喫煙者と非喫煙者を比較すると、子宮外妊娠の発生率が2倍高いというデータもあります。 - 子宮外妊娠を過去に経験したことがある
一度子宮外妊娠を経験していると、再発する確率が高くなります。
再発率は、約10%程度と考えられています。 - 体外受精や胚移植を受けている
体外受精や胚移植といった生殖医療により妊娠した場合、子宮外妊娠のリスクが高くなります。
これは、受精卵(胚)を子宮に戻したときに着床するタイミングが合わなかったり、子宮の収縮が弱かったりするためです。
生殖医療により妊娠した人のうち、約20人に1人の割合で子宮外妊娠が起こると考えられています。 - 子宮内膜症
子宮内膜症とは、子宮の内側を覆っている子宮内膜組織が、子宮以外の場所(卵管、卵巣、腹膜など)にできてしまう病気です。
子宮内膜症により、卵管に異常があると子宮外妊娠になる可能性があります。 - 腹部の手術を受けたことがある
腹部の手術、特に卵管形成術、卵管不妊手術(卵管結紮術)を受けたことのある方は、手術により卵管や卵巣周囲に癒着が起こる可能性があります。 - 高齢妊娠である
40歳以上の高齢妊娠の場合、子宮外妊娠になる可能性が高くなります。
予兆と症状
子宮外妊娠に気づく症状や予兆はあるのでしょうか?
子宮外妊娠では腹痛や性器出血がみられることがありますが、まったく自覚症状がないことも少なくありません。
妊娠したかも?と思い受診した際に、正常妊娠ではなく子宮外妊娠だったと発覚する場合もあります。
また、性器出血や月経不順などで受診した際にわかることもあります。
妊娠したことに気が付かず、もしくは妊娠検査薬で妊娠が発覚したが受診せず、子宮外妊娠の状態で胎児が成長した場合、もともと赤ちゃんが成長できる環境ではありませんので、妊娠7週頃になると胎児を含む構造が破裂し、出血やショック症状で、ママの命に危険が及ぶこともあります。
妊娠する可能性のある人は、普段から生理周期や体調の変化を意識するようにしましょう。
妊娠の初期症状については、コラム「妊娠初期症状はいつからわかる?症状チェックリスト」もご参考にしてください。
検査方法

子宮外妊娠の検査・診断には、妊娠の確認をしたのちに子宮外妊娠であるかどうかの診断をしていきます。
- 妊娠検査
問診で月経周期や最終月経日の確認などをしていきます。
尿検査により妊娠の判定をします。
触診と内診で何か問題がないか確認します。 - 超音波検査(経膣超音波検査)
膣内に棒状の器具を入れて超音波検査をします。
すべての子宮外妊娠が分かるわけではありませんが、もし超音波検査で子宮の通常以外の場所に胎児が見つかれば子宮外妊娠が確定します。 - 血液検査
血液検査により、妊娠の初期に胎盤から分泌されるホルモンである「胎盤性蛋白ホルモン( hCG)」を測定します。
もしこの検査で妊娠反応が出ているにもかかわらず、超音波検査で赤ちゃんがどこにも見つからない場合は子宮外妊娠を疑います。
妊娠の継続は可能か?子宮外妊娠の治療方法
子宮外妊娠の場合、残念ながらお腹の赤ちゃんを助けることはできません。
子宮外妊娠を放置して胎児が成長するとママの命にも危険が及びますので、できるだけ早く妊娠を終わらせる必要があります。
ですが着床した場所によっては自然排出されることもありますので、経過観察とする場合もあります。
治療方法には手術と薬物療法があり、状況に応じて行われます。
症状や胎児の大きさ、今後の妊娠希望の有無などを踏まえて判断されます。
手術
子宮外妊娠の手術にはお腹を切開する「開腹手術」と、お腹に小さな孔を開けて内視鏡で手術を行う「腹腔鏡手術」があります。
手術では胎児と胎盤、およびその他修復が出来ない部分を切除します。
損傷がひどい場合は、子宮の一部または全部を摘出しなければなりません。
薬物療法
子宮外妊娠の薬物療法は、抗がん剤としても使用されている「メトトレキサート」という薬剤を使用します。
この薬剤により子宮外妊娠の組織が縮小して消失します。
手術によるダメージが避けられる一方で、抗がん剤ですので他の組織にダメージを与える可能性があります。
またこれは妊娠初期にのみ可能であり、週数が経過していると使用できません。
薬物療法の結果、上手くいかず手術に切り替える場合もあります。
次の妊娠への影響
過去に子宮外妊娠で手術をしていても、卵管の状態が悪くなければ次の妊娠も可能です。
卵管は二つありますので片方の卵管を切除した場合でも次の妊娠は可能ですが、片方が炎症などで状態が悪かった場合、もう片方の卵管にも炎症が見つかるケースが多いため、一度検査をした方がよいでしょう。
卵管の状態が悪く自然妊娠が難しくても、体外受精という選択肢もあります。
次の妊娠の際にも子宮外妊娠になってしまう確率は10%程度ありますので注意が必要です。
まとめ

子宮外妊娠は予防法がないため未然に防ぐことはできず、大切なことは「早期発見」です。
ママの身体や次の妊娠への悪影響がないようにするためにも、早めに妊娠の状態を調べることが大切です。
妊娠検査薬は、次の生理予定日1週間後より使用できます。
受診が早すぎると妊娠が確認できない場合もありますので、「妊娠したかも?」と思ったら妊娠検査薬で確認してから産婦人科を受診するといいでしょう。