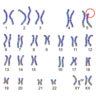
出生前診断の一つである「新型出生前診断(NIPT)」では、どこの施設で検査を受けても基本的に「ダウン症」「18トリソミー」「13トリソミー」が検査項目に含まれます。
18トリソミーは小児慢性特定疾病に指定されている染色体異常で、医療費の助成制度や様々な支援体制があります。
ここでは18トリソミーとはどういった疾患でどのような合併症があるのかなどについてご紹介しています。
18トリソミー(エドワーズ症候群)とは
18トリソミー(エドワーズ症候群)は染色体異常の一つで、ダウン症(21トリソミー)に次いで頻度が高い疾患です。
臓器を含む全身に重い合併症をともないやすく、重度の成長障害のほか運動機能や知的発達に関連する神経系の発達に重度の遅れが見られます。
生まれる前から症状が重いことが多く、ママのおなかの中にいる間に約70%は流産や死産となり、生後1年での生存率は10~30%程度と生命予後が厳しいことで知られています。
少し前までは積極的な治療は行なわず看取りを前提とした医療提供が一般的でしたが、近年では医療技術の発達やデータの蓄積などにより、個人を尊重して夫婦の置かれている状況や環境、多様な考え方に合わせた治療方針をという認識が高まっています。
特徴

ママのおなかの中にいる胎児の段階から数多くの症状が見られ、出生後も特徴的な顔ぼうがあることで知られます。
すべての特徴が見られるわけではなくその有無や程度は個人差があります。
胎児の特徴
胎児期の特徴は超音波検査によって調べることができます。
【胎児の超音波所見】1)
- 胎児期の重度の発育不全(74%)
- 手足の異常(72%)
- イチゴ型頭蓋(54%)
- 小顎(53%)
- 心奇形(52%)
- 臍帯ヘルニア(31%)
- 水腎症(16%)
- 口唇裂・顔面裂(10%)
胎児発育不全とは妊娠週数に対して成長が遅い状態のことをいい、74%の18トリソミーの赤ちゃんに見られます。
出生時も1,500g未満の体重で生まれてくる「極低出生体重児」である割合が高くなります。
後述の身体的特徴に出てくる、手指の重なりや揺り椅子状の足など、手足の異常が72%に見られます。
顔貌

【18トリソミーの特徴的顔貌】
- 小口
- 小顎
- 高い鼻梁
- 短い瞼裂(けんれつ)
- 後頭部突出
- 耳介異形成
- 多毛
顔立ちの特徴としては、小さい口と小さいあご、はなすじが高く細い目をしています。
後頭部が飛び出しているような形をしていたり、耳の形や位置に異常が見られることもあります。
額や背中、腕や足などが多毛であることが多いのも特徴の一つです。
身体的特徴
【18トリソミーの身体的特徴】
- 手指の重なり
- 揺り椅子状の足
- 内反足
- 短い胸骨
- 多指症
- 合指症
- 橈側欠損
顔立ち以外の身体の特徴としては、指が重なり合っているような握り方をすること、足が足首から内側を向いている内反足や足底が平ではなく揺り椅子状になっているなどがあげられます。


胸の真ん中を縦に通っている胸骨が短いと脊柱側弯症になりやすくなります。
主な合併症

生まれたときから全身の臓器に異常がみられる可能性があり、重度であることも珍しくありません。
【18トリソミーの合併症】
- 心疾患
- 呼吸障害
- 食道閉鎖
- 水腎症
- 水頭症
- 脊柱側弯症
- 難聴
- 悪性腫瘍
循環器系や呼吸器系、消化器系や筋骨格系、泌尿器系や中枢神経系など数多くの合併症を抱えて生まれてきます。
特に、先天性心疾患や上気道・下気道に起こる病変は呼吸不全を引き起こしやすく、生命予後にも大きく影響することがわかっています。
先天性心疾患
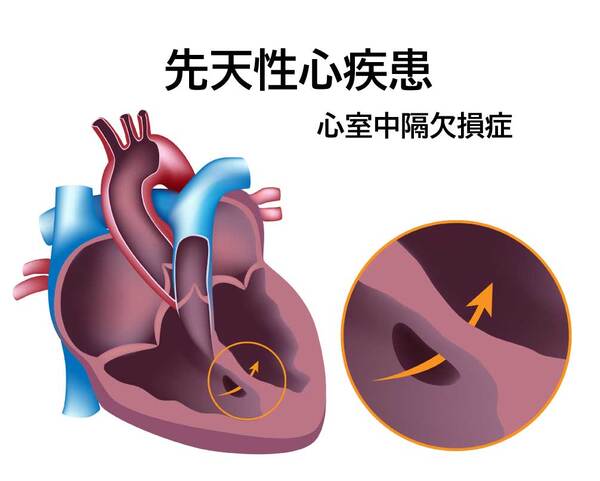
生まれつき心臓に何らかの病気があることをまとめて先天性心疾患といい、18トリソミーでは90%以上の人に心疾患がみられます。
心疾患の中でも、心臓の右心室と左心室の間の壁に穴が空いている「心室中隔欠損症」の発生率が高くなっています。
手術で穴を塞ぎますが、その大きさや位置などによっては自然に閉じる場合もあります。
そのほか循環器系の合併症としては、大動脈が狭くなった「大動脈管狭窄」や、肺動脈の血圧が高い「肺高血圧」などがあり、息切れ、疲れやすさ、呼吸困難、下肢のむくみにつながります。
呼吸障害
気管支などの気道がせまい、もしくは閉じている状態を「上気道閉塞」「上気道狭窄」といい呼吸困難をひき起こします。
生まれてすぐに気道確保や人工呼吸管理が必要になります。
前述のように必要なところに上手く血液が送られないために呼吸困難が起こることもあります。
食道閉鎖
先天性の食道閉鎖は、生まれつき食道が途中で切れていてつながっていない状態です。
そのほか消化器系の合併症としては、へその緒の中に胃や腸、肝臓などが出てしまう「臍帯ヘルニア(さいたいヘルニア)」や、肛門がなかったり小さな穴しかない「鎖肛(さこう)」などがあります。
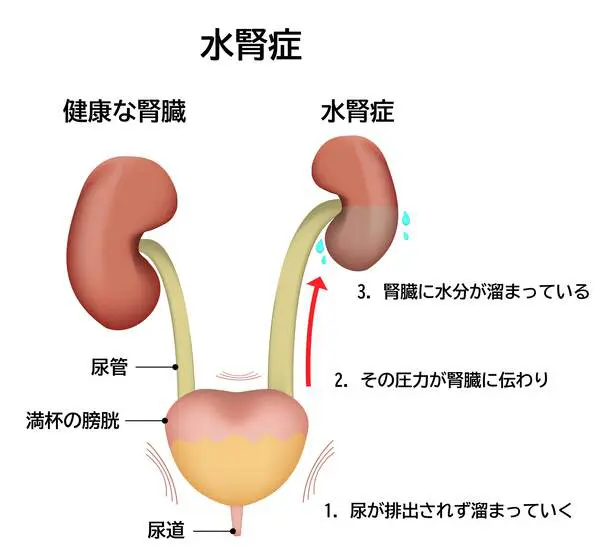
水腎症
腎泌尿器系の病気としては、水腎症、馬蹄腎、鼠径ヘルニアなどがあります。
腎臓で作られた尿が途中でせきとめられて、腎臓やその先の通り道などに尿がたまって拡張した状態を「水腎症」といいます。
馬蹄腎(ばていじん)とは2つある腎臓がU字型につながり、馬のひずめのような形になった状態のことをいい、尿路感染症や水腎症の原因にもなります。
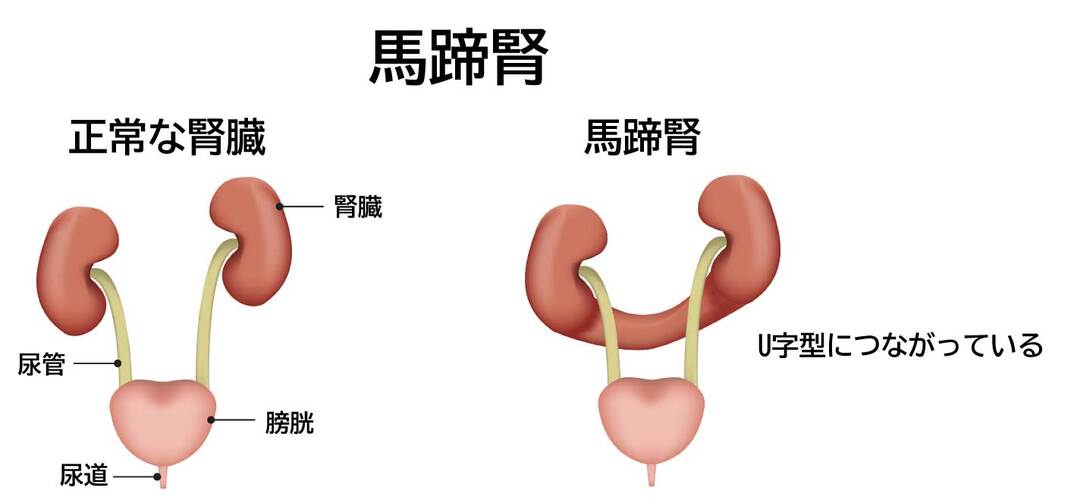
そのほか重複尿管や鼠径ヘルニアなどの合併症もあります。
水頭症
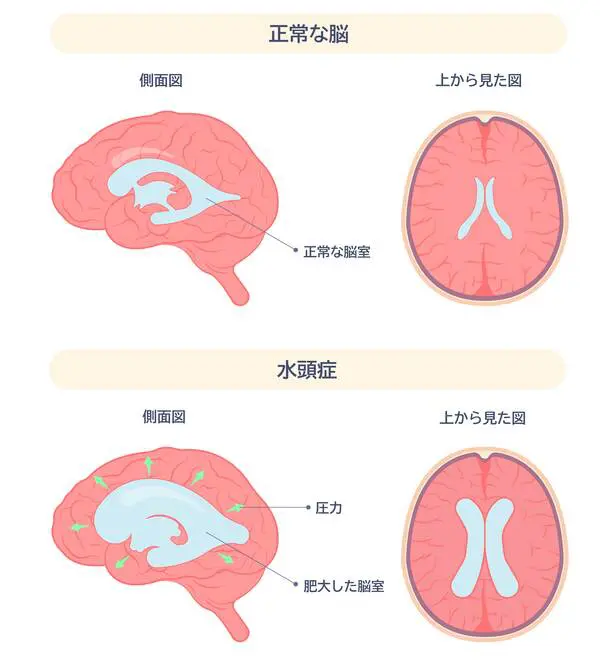
脳室に脳脊髄液が過剰に溜まった状態を「水頭症」といい、溜まった液体によって頭が異常に大きくなることがあるほか、嘔吐やけいれん発作などが見られることがあります。
そのほか中枢神経系の合併症としては、小脳が小さい「小脳低形成」や、左右の大脳をつなぐ脳梁(のうりょう)が欠けている「脳梁欠損」などがあり、運動や言語の障害などが起こる可能性があります。
脊柱側弯症
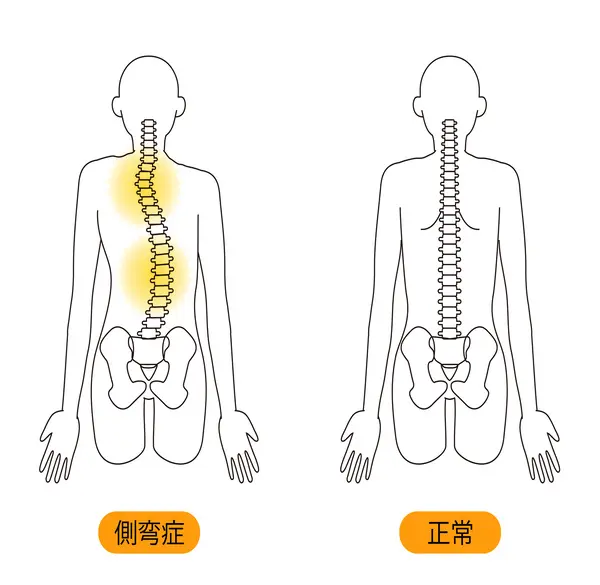
背骨が左右に曲がった状態を「脊柱側弯症(せきちゅうそくわんしょう)」といい、先天性のものや筋肉や神経に原因がある場合などがあります。
そのほか筋骨格系の合併症としては、関節が曲がった状態で固まり動かせない「関節拘縮(かんせつこうしゅく)」などがあります。
難聴
18トリソミーの合併症として難聴がありますが、赤ちゃんの難聴は発見が遅れがちです。
難聴の可能性があるということを知っておくと検査によって早めに診断することができます。
悪性腫瘍
腎臓や肝臓にがんが合併する可能性があります。
こどもの腎臓にできるがんを「ウィルムス腫瘍(腎芽腫)」、肝臓にできるがんを「肝芽腫(かんがしゅ)」といいます。
しこりや腹痛などが見られることもありますが、腫瘍が小さいうちはほとんど症状がありません。
原因は染色体異常

18トリソミーは染色体の異常によって起こります。
染色体とは遺伝情報がつまったDNAが太く折りたたまれたもので、親から子に受け継がれる多くの遺伝情報が収められています。
ヒトの染色体は22対(44本)の「常染色体」と、男女の性別を決める1対の「性染色体」から成り立っています。
常染色体は長いものから基本的に順番に1~22番の番号が付けられています。
18トリソミーはこのうち18番目の染色体が1本多いなど通常と異なる構造に変化していることにより起こります。
染色体に変化のある細胞と正常な細胞の両方が混ざったものを「モザイク型」とよび、18トリソミーの約5%はこのモザイク型とされています。
モザイク型は症状や合併症の程度が軽くなる傾向にあります。
ダウン症に次いで多い
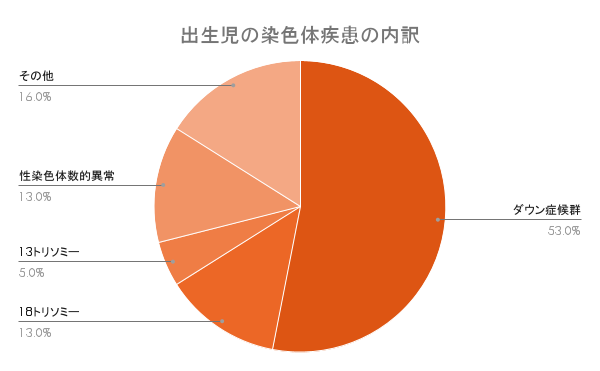
染色体疾患をもって生まれてくる赤ちゃんのうち、最も割合が多いのはダウン症(21トリソミー)で、次いで多いのが18トリソミーです。
ダウン症、18トリソミー、13トリソミーの3種類のトリソミーで染色体異常の7割を占めることもあり、胎児の染色体異常を調べる検査である「新型出生前診断(NIPT)」では、この3種類を基本の検査項目としています。
生まれる確率
生まれてくる赤ちゃんのうち約8,000人に1人の確率で18トリソミーであるとされています。
女の子の方が割合が多く、男女比は1:3です。
受精卵の段階では18トリソミーを含むもっと多くの染色体異常が起こっていますが、その大部分は流産や死産となり生まれてくることができません。
18トリソミーは胎児期からの重度の発育不全もあいまって妊娠初期に発覚した妊娠のうち、約70%は流産もしくは死産となり生まれてくることができません。
高齢出産で確率が高くなる
35歳以上で初めて出産することを一般的に高齢出産といいます。
出産年齢が上がるにつれて、受精卵が作られる過程での分裂が正しく行われず染色体の過剰や不足が起こりやすくなります。
その結果ダウン症などの染色体異常の頻度が増えることが知られていますが、18トリソミーも同様に高齢出産によって生まれる確率が高くなります。
【女性の出産年齢と18トリソミーの子が生まれる頻度】
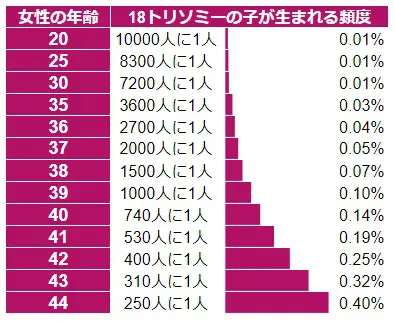
グラフより分かる通り、35歳になると急に確率が高くなるわけではなく30代後半から緩やかに上昇します。
遺伝するのか?
染色体異常と聞くと親から子へ遺伝すると思われるかもしれませんが、そのほとんどは偶然起こるもので18トリソミーも98%は遺伝ではありません。
常染色体の数の異常は高齢出産などによって頻度は高くなりますが、誰にでも起こり得ます。
妊娠前の生活習慣や飲食物が影響するものではありません。
寿命
生命予後は非常に厳しいことで知られており、生まれてからの治療介入が不明な状態での調査によると、生後1年の生存率は5~10%との報告があります。2)
しかし近年では医療技術の発達や治療の介入により生存率はすこしずつ向上し、中には10歳の誕生日を迎える人が約10%いるとの報告もあり、さらなる進歩と改善が期待されます。3)
治療法

18トリソミーは現在のところ根本的に治療することはできず、染色体異常そのものに対する治療法はありません。
多くの合併症を持ち重篤なものも少なくないことから、従来は積極的な治療を行なわないのが一般的でした。
しかし近年では個々に合わせて治療方針を決めるケースが増えています。
多くの合併症を持つため、医療設備の整った病院で分娩し、すぐに合併症の治療を開始する必要があります。
18トリソミーは出生後の命に係わる疾患のため、超音波検査やスクリーニング検査により18トリソミーの指摘を受けた際は、医師に相談しながら家族でよく話し合うことが大切です。
また昨今では標準的新生児集中治療、心臓手術、食道閉鎖手術などの手厚い医療により、生命予後が改善するとされるエビデンスが蓄積されてきています。
また、ゆっくりですが発達していくこともわかっています。
赤ちゃんの予後については、医療者と家族が共有していかなくてはなりません。
赤ちゃんにとって必要な医療的ケアや療育的支援、家族への支援を考えていくことが大切です。
検査方法:出生前診断
出生前診断にはいくつかの種類があり、新型出生前診断(NIPT)や羊水検査のほか、超音波検査も広義には出生前診断に含まれます。
NIPTは任意の検査のため希望をする方のみ受けますが、基本的な超音波検査は妊婦健診で全員が受けるものです。
超音波検査による画像から著しい発育不全やイチゴ型頭蓋などを見つけ詳しく検査をして発覚する場合もあります。
出生後はすぐに新生児集中治療や外科治療が必要になるため、生まれる前に18トリソミーだと分かっていることは大きな意味があります。
遺伝カウンセリング
出生前診断でダウン症などの染色体異常が発覚した場合、中絶を選択する人が多いことについて議論がつきません。
特に18トリソミーは重篤な合併症が多いのが特徴で、起こる合併症の種類や程度は生まれる前の検査では調べることができません。
NIPTを含む出生前診断は受ける前に、検査の結果を受けてどう判断しその後はどのように行動していくのかを、あなたとあなたのパートナーで十分に話し合っておく必要があります。
とはいっても、検査を受けて気持ちが変わることも判断に迷うこともあるでしょう。
そのようなときに遺伝カウンセリングを受けることは、難しい決断を迫られたときの一助になるでしょう。
遺伝カウンセリングは臨床遺伝専門医や遺伝カウンセラーなどのプロによって行われます。
遺伝カウンセリングでは、正確な遺伝学的情報を知れる事に加えて「社会的にどのような支援体制があるのか?」「どのような倫理的問題があるのか?」など、自らが意思決定できるように援助してもらえます。
今後どのような検査や治療を選択すべきか、あるいは検査を受けるべきか否か悩んでいる方は、遺伝カウンセラーに相談してみるのがよいでしょう。
遠隔での遺伝カウンセリングを行っている施設も少数ながらあります。
遺伝カウンセリングについてはこちらもご参考にしてください。
まとめ

18トリソミーは生命予後が非常に厳しいことで知られていますが、医療技術の発展や考え方の多様化などにより個々に合わせた治療方針をという認識が高まってきています。
出生前診断では生まれたあとの障害の程度までは調べることができませんが、事前に知ることによって選択肢が広がるかもしれません。
とはいってもそう簡単な問題でもなく、安心したくて受けた出生前診断でおなかの赤ちゃんが18トリソミーだと聞かされて動揺するケースが多々あります。
知る権利も知らない権利もあります。
もし検査に迷うのなら、一度遺伝カウンセリングを受けられてみてもよいかもしれません。
参考文献:
1)Ville YG, Nowakowska D. Prenatal diagnosis of fetal malformations by ultrasound. In: Milunsky A, Milunsky JM, eds. Genetic disorders and the fetus. UK: Wiley-Blackwell; 2010. p.819-81.
2)Rasmussen SA, Wong LYC, Yang QY, et al. Population-based analysis of mortality in trisomy 13 and trisomy 18. Pediatr. 2003; 111: 777-84.
3)Nelson KE, Rosella LC, Mahant S, et al. Survival and surgical interventions with trisomy 13 and 18. JAMA. 2016; 316:420-8.
編著:関沢明彦,佐村修,四元淳子,「周産期遺伝カウンセリングマニュアル 改訂3版」,中外医学社,2020年5月