
生まれる前の出生前診断や生まれた後で自分の赤ちゃんにダウン症があると発覚したら、突然のことでどのように受け止めて良いか分からなくなってしまうかもしれません。
出生前診断を受ける理由として多く聞かれるのが「ダウン症がないか心配」というものですが、医療技術の発達によりダウン症がある方の平均寿命は60歳を超えているといわれており、合併症に対する適切な治療を行うことで学校へ通い趣味や習い事を楽しんでいる方もたくさんいます。
ダウン症は小児慢性特定疾病に指定されており、医療費の助成制度や様々な支援体制があります。
ここでは、ダウン症のある赤ちゃんの成長に焦点を当ててご紹介しています。
ダウン症(21トリソミー)とは

ダウン症(ダウン症候群)は染色体の異常によって起こり、新生児の染色体異常の半数以上を占めます。
運動の発達の遅れや精神発達の遅れが特徴ですが、療育訓練によって生活の質の改善が期待されます。
心臓や消化器系に障害をもって生まれてくることが多く、目や耳など体の多くの部分に合併症が起こる頻度が高いですが、重篤な合併症がなく適切に予防や治療を行えば予後は良好で、平均寿命は現在では60歳を超えるとも言われています。
「ダウン症候群」という呼び方をしますが、染色体の変化があることと病気であることはイコールではなく、変化した遺伝子を誰しも6-7個はもっていると言われており、遺伝子の変化は珍しいことではありません。
そのため、ダウン症も多様性の一つである、個性であるとする考え方が少しずつ広まってきています。
(本コラムでは便宜上「疾患」と記載します)
ダウン症が起こる原因については、「コラム:ダウン症はいつわかる?ダウン症の赤ちゃんが生まれる確率」もご参考にしてください。
生まれたばかりのダウン症の赤ちゃんの特徴

生まれたばかりのダウン症のある赤ちゃんは、特有の顔貌(顔つき)やその他の見た目の特徴、筋力の弱さなどでダウン症かもしれないと疑いを持たれることがありますが、生まれてすぐは分からずその後の乳児検診などではじめて疑われることもあります。
眼や鼻や口、耳が小さく顔が平たい、首の後ろの皮膚がだぶついている、力が弱い感じがする、などの特徴がありますが、個人差がありすべてが見られるわけではありません。
【生まれたばかりのダウン症の赤ちゃんの特徴】
- 頭の縦幅が短い
- 首が短い
- 首の後ろの皮膚がだぶついている
- 鼻の付け根が平坦
- つり目で細い
- 眼の間隔が広い
- 耳の位置が低い
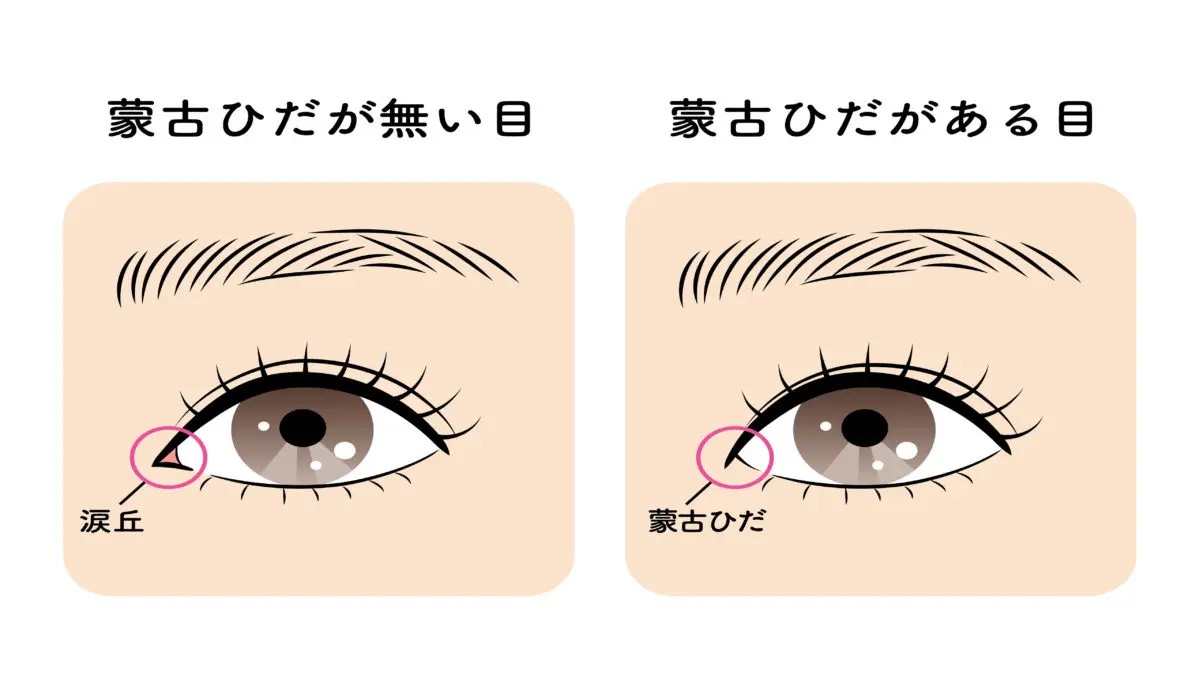
- 蒙古ひだ(もうこひだ)
- 舌が大きい
- 舌のしわが多い
- 口が開いている
- 手のひら横一直線に伸びる深いしわ(手掌単一屈曲線(しゅしょうたんいつきょくせん))
- 小指が短い
- 小指が内側に曲がっている
- 特徴的な皮膚紋理(指紋のような隆線)
- サンダルギャップ:足の親指と人差し指の間隔が広くて深いしわがある
- 筋肉の緊張が弱い
- 哺乳の力が弱い
- 各種ヘルニア(腹壁・臍・鼠経ヘルニア)
特徴的な顔つきで医療関係者の方が気づくことが多いようですが、顔つき以外の身体的特徴にも注意してダウン症以外の疾患の可能性も考慮しつつ、染色体検査によって診断を行います。
ダウン症の子どもの成長と特徴

ダウン症のある子どもは心と体の成長がゆっくりであることが特徴です。
ダウン症候群では、体の多くの部分が影響を受けます。
心疾患などを伴うことも多いですが、医療の発達により近年ではほとんどの人が普通に生活を送ることができます。
個人差が大きく必ずしもすべての合併症が起きるわけではありません。
性格は明るくて素直、頑張り屋さんが多いといわれます。
成長は一般の子と比べるとゆっくりなため、その子のペースでの成長を優しく見守ることが大切です。
顔つき

ダウン症の子は顔が広く扁平で、つり上がった眼と低い鼻をもつ傾向があります。
これは顔の中心部の発達がゆっくりなために起こると言われており、成長とともにその特徴があらわれてくることもあります。
そのほか両眼の間隔が広い、蒙古ひだがある、耳の位置が低い、首が短くて太いなどの特徴があります。
運動機能の発達

筋力が生まれつき弱いため、新生児期は哺乳に時間がかかったりミルクを飲む量が少なく体重増加不良をきたすことがあります。
また口が小さく舌が大きいことも哺乳が苦手な子が多い要因になります。
多くの子はミルクを飲むのもだんだん上手になっていきます。
首のすわりや寝返り、一人座りなどができるようになるのも遅めで、はいはいやつかまり立ち、一人歩きができるようになるまでは一般の赤ちゃんの約2倍の時間がかかります。
精神的な発達

精神発達の遅れの程度は個人差が大きく、軽度(IQ50-70)から中等度(IQ35-50)の知的障害をもち、時に重度(IQ20-35)なこともあります。
社会的な適応力は高い子が多いようです。
ダウン症の小児の知能指数(IQ)には幅がありますが、正常な小児のIQが平均100であるのに比べ、ダウン症の小児の平均値はおよそ50です。
言葉を話せるようになるのも一般の子の約2倍かかります。
大きくなっても言語理解は高くても話すのが苦手な子が多いようです。
小児期には、注意欠如・多動症(注意欠陥/多動性障害とも呼ばれます)を思わせる行動がしばしばみられます。
ダウン症の小児は自閉的行動のリスクが高く、特に知的障害が重い小児ほど可能性が高くなります。
成人( うつ病)と小児( 小児と青年におけるうつ病および気分調節症)の両方で、うつ病のリスクが高いです。
早期に教育やその他の面で介入を行うことで、ダウン症の子どもの能力を高めることができます。
身体的な発達

手は一般的に短く幅広で、手のひらを横切る1本のしわがみられます。
指は短く、小指の関節は3つではなく2つしかないことが多く、内側に曲がっています。
足の親指と人差し指の間が広くなっています(サンダルギャップ)。
ダウン症の小児はしばしば低身長で、肥満になるリスクが高いです。
合併症

ダウン症は多くの合併症が起こりやすく、特に小児期は早期介入が合併症の管理において重要です。
定期的な健診で早期発見・早期治療に努めるとともに、予防につなげることが大切です。
【ダウン症の小児期の合併症】
- 先天性心疾患:約50%
- 消化管疾患:約10%
- 眼疾患:約60%
- 難聴:約75%
- 血液の疾患
- 甲状腺疾患:約15%
- 環軸椎椎不安定症:約10%
- 閉塞性睡眠時無呼吸:50-70%
ダウン症の小児の約半数では、出生時から心臓の異常がみられます。
約10%の小児では消化管の問題がみられます。
ヒルシュスプルング病とセリアック病という消化管系の病気も通常より多くみられます。
眼のトラブルは近視や遠視、乱視のほか、斜視や白内障も小児期から注意が必要です。
40~75%に難聴がみられ、耳の感染症を繰り返す傾向があります。
血液の疾患としては一過性骨髄異常増殖症(TAM)という一時的に白血病のような状態になる疾患がダウン症に合併することがあると知られていますが、頻度は高くなくほとんどの場合自然に治ります。
また、白血病も一般の子よりは頻度が高めですが稀です。
環軸椎椎不安定症とは、首の骨のつながりがずれて不安定になる状態のことで、それにより脊髄が圧迫される結果、歩き方と腕や手の使い方に変化が生じたり、排便や排尿の機能障害、筋力の低下などが起きたりします。
ダウン症の人の多くが甲状腺疾患(甲状腺機能低下症など)と糖尿病を発症します。
治療

ダウン症を根本的に治療することはできず、染色体異常そのものに対する治療法は今のところありません。
対症療法と、起こる可能性の高い合併症の早期発見・早期治療に努めます。
心臓や消化器の異常など、手術で修復できるものがあります。
早期発見のためにダウン症の小児用に特別に考案された成長曲線を用い、小児健診のたびに身長、体重、頭囲を記録し、甲状腺の病気、視覚障害、聴覚の異常について定期的にスクリーニングを行います。
甲状腺機能低下症がみられる人には甲状腺ホルモン補充療法を行います。
閉塞性睡眠時無呼吸症候群についても評価を行います。
首の痛みや神経痛、筋力低下、その他の神経症状がみられる場合は、頸椎のX線検査を行って、頸椎が不安定になっていないか確認します。
ダウン症の人に対するケアの一貫として、家族に対する遺伝カウンセリング、社会的支援、および知的機能の水準に合わせた教育プログラムの作成を個人に合わせて行っていきます。
就学

小学校は特別支援学級や特別支援学校へ通う子が多いですが、普通学級に通う子も10%程度います。
中学校・高校と進学するにつれて普通学級に通う子は少なくなり、大学まで進学することは稀です。
およそ7割の子は高校を卒業します。
一般の子と同じように活動するのは難しいこともありますが、スポーツを楽しんだり習い事をしたり、お友達と遊んだりと趣味や交流を楽しんでいる子もいます。
まとめ

ダウン症のある人の多くが高い自己肯定感を持っており、毎日の生活に幸福感を感じている人が約9割を占めたとの報告もあります。
日本産科婦人科学会によると、障害の有無やその程度と、本人および家族が幸か不幸かということの間には、ほとんど関連はないとされています。
ダウン症があることも個性の一側面でしかなく、どの子どもにおいても親の深い愛情の元で成長することが大切ではないでしょうか。
妊娠初期にお腹の赤ちゃんのダウン症について調べる検査はこちらをご参考にしてください。
【参考】
成人期を見据えたダウン症候群のある児への関わり/小児保健研究
ダウン症患児の健康管理ガイドライン(アメリカ小児科学会 のガイドラインの日本語訳)
【関連情報】
ダウン症の子どもたちやその家族が安心して暮らせる社会の実現に向けて、様々な支援や取組が行われています。








