
「妊娠したら葉酸を摂りましょう」と耳にしたことがある方が多いのではないでしょうか。葉酸が大切といわれる大きな理由のひとつは、赤ちゃんの「神経管閉鎖障害」の発症リスクを下げることがわかっているためです。
このコラムでは、神経管閉鎖障害とはどのような病気なのかをはじめ、主な種類や原因、妊娠中のどの検査でわかるのかについて、わかりやすく解説していきます。
神経管閉鎖障害とは
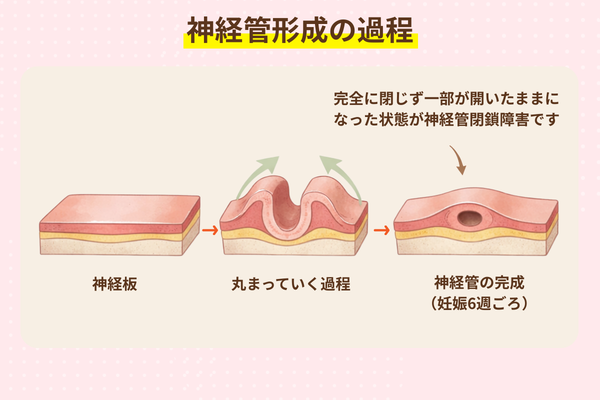
神経管閉鎖障害とは、赤ちゃんの脳や脊髄のもとになる「神経管」がうまく閉じないことで起こる先天性の疾患です。
神経管は妊娠のごく初期に作られ始めるため、まだ妊娠に気づいていないことも少なくありません。
板のような形をした神経の組織が丸まって管状になり、妊娠6週ごろまでに閉じていきます。
神経管の上部は脳に、下部は脊髄へと発達します。しかし、この過程で完全に閉じずに一部が開いたままになることがあります。これが神経管閉鎖障害と呼ばれる状態です。
神経管閉鎖障害にはいくつかのタイプがあり、閉じなかった部位や程度によって症状は大きく異なります。軽度な場合もあれば重い合併症を伴うケースもあり、長期的な医療やサポートが必要になることもあります。
日本での発生率は、出生1万人(死産を含む)あたり5~6人程度と報告されており、年間にするとおよそ300~600人ほどです。
神経管閉鎖障害の原因
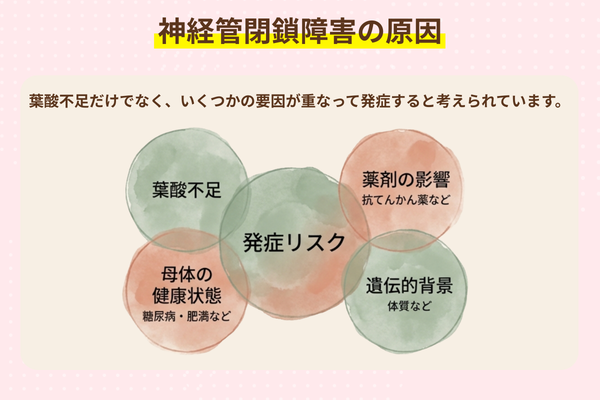
神経管閉鎖障害は、ひとつの原因だけで起こる病気ではなくいくつかの要因が重なって発症すると考えられています。主な要因として、妊娠初期の葉酸不足、母体の健康状態や体質、遺伝的な背景などが挙げられます。
葉酸不足はよく知られている要因のひとつですが、葉酸を十分に摂っていてもすべてを防げるわけではありません。たとえば抗てんかん薬の一部(バルプロ酸など)は葉酸の代謝に影響し、神経管閉鎖障害のリスクを高める可能性があることが知られています。
また、糖尿病や肥満などによる母体の高血糖状態は、神経管閉鎖障害を含む先天異常のリスク上昇と関連があることが報告されています。妊娠前から持病がある場合や薬を服用している場合は、妊娠を考えた段階で医師に相談することが大切です。
さらに、神経管閉鎖障害には複数の遺伝的要因が関与する体質的な背景がある可能性も示唆されています。ただし、はっきりした遺伝形式があるわけではなく親に障害がなくても発生することが多いとされています。
妊娠初期の葉酸不足
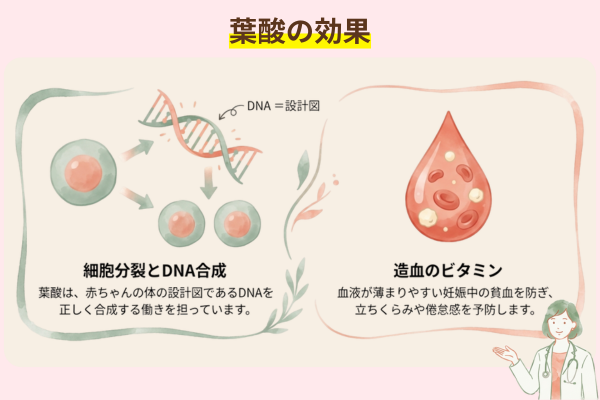
赤ちゃんの脳や脊髄のもとになる部分は、妊娠のごく初期(妊娠4〜5週ごろ)に形づくられます。この時期は細胞分裂がとても活発に行われるため、体の中では多くの葉酸が必要になります。
葉酸はビタミンB群の一種で、細胞の増殖やDNAの合成に関わる重要な栄養素です。
この時期に体内の葉酸が不足すると神経管を形成する細胞分裂が十分に進まず、神経管閉鎖障害の発症リスクが高まることがさまざまな研究から示されています。
妊娠前から妊娠初期にかけて適切に葉酸を摂取することで、神経管閉鎖障害のリスクを約50〜70%低減できると報告されています。
神経管閉鎖障害の種類
神経管閉鎖障害には大きく3つの種類があり、神経管のどの部分がうまく閉じなかったかによって症状や影響は異なります。
いずれのタイプも、早い段階で専門の医療につなげることが大切です。
二分脊椎

二分脊椎(にぶんせきつい)は、神経管のうち背骨の部分がうまく閉じなかった状態です。
本来は脊椎の中に収まっている脊髄や神経の一部が、骨の隙間から外に飛び出したり露出したりしてしまいます。
病変の位置や重症度によっては歩行のしにくさ、下肢の感覚や動きの障害、排尿や排便のコントロールの難しさなどがみられることがあります。一方で、症状が軽い場合もあり程度には個人差があります。
現在では医療や支援の進歩により、必要な治療やリハビリを受けながら成長後に学校生活や社会生活を送っている方もいます。
無脳症

無脳症は、神経管のうち脳の大部分がうまく形成されなかった状態です。
脳や頭蓋骨の発育が著しく不十分なため、多くは流産や死産となってしまうか、生まれても長く生きることが難しいケースがほとんどです。
妊婦健診の超音波検査などで見つかることがあり、診断後は医師から詳しい説明を受けながら家族で今後について話し合っていくことになります。
脳瘤
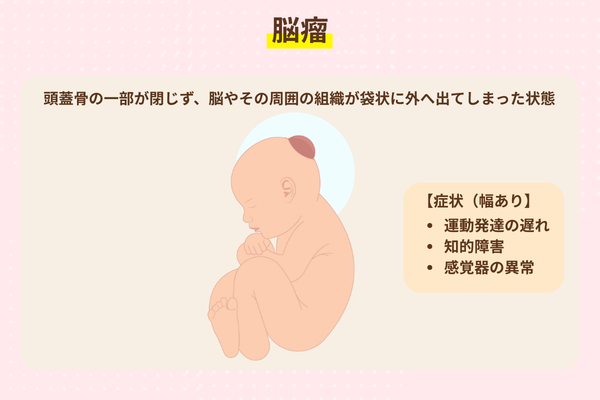
脳瘤(のうりゅう)は、頭蓋骨の一部が閉じず、そこから脳やその周囲の組織が袋状に外へ出てしまった状態です。
飛び出している部分の大きさや位置によって現れる症状には幅があります。知的発達の遅れや視覚の問題、運動の発達への影響などがみられることがありますが、状態によっては手術で修復が行われて症状の改善が期待できる場合もあります。
神経管閉鎖障害はいつわかる?検査方法
神経管閉鎖障害は、妊娠中に行われる出生前検査で見つかることがあります。
異常そのものは妊娠のごく初期に起こりますが、多くは妊娠初期後半から中期(およそ妊娠11〜20週ごろ)の検査で見つかります。
超音波検査(エコー検査)

赤ちゃんの体の形を直接確認する、最も重要な検査
超音波検査は妊婦健診で定期的に行われる基本的な検査です。お腹の上から超音波をあてて赤ちゃんの様子を観察し、体のつくりに大きな異常がないかを確認します。
1.無脳症
妊娠12週前後になると赤ちゃんの頭の形がはっきりしてくるため、頭蓋骨の形成が大きく不十分な場合は判別できます。
2.二分脊椎
重症度の高い開放性二分脊椎では、早ければ妊娠12週ごろから所見がみられることがあります。ただし、多くは背骨の様子をより詳しく観察できる妊娠16~20週ごろの超音波検査でわかります。
母体血清マーカー検査(クアトロテスト)

異常の可能性を数値で評価するスクリーニング検査
母体血清マーカー検査は、妊婦さんの血液を調べることで赤ちゃんに特定の先天性疾患の可能性がどのくらいあるかを統計的に評価する検査です。妊娠15~17週ごろに行われます。
クアトロテストでは血液中の成分をもとに、神経管閉鎖障害を含むいくつかの先天性疾患のリスクを計算します。
結果は「295分の1の確率で関連する異常の可能性がある」といった確率で示されますが、これは診断を確定するものではありません。結果に応じてさらに詳しい検査がすすめられることがあります。
MRI検査
異常が疑われたときに行う追加の詳しい検査
MRI検査は、赤ちゃんの体の中の構造をより詳しく調べるための画像検査です。超音波検査で脳や脊髄の異常が疑われた場合に追加で行われることがあります。
神経管閉鎖障害で生まれるとどうなる?
神経管閉鎖障害で生まれた赤ちゃんの経過は、障害の部位や程度によって大きく異なります。
最も症例が多い二分脊椎では、状態によっては生後早い時期に脊髄や神経を保護する手術が行われ、その後も継続的な管理やリハビリが必要になります。
損傷した部位より下の神経が麻痺することがあり、足の筋力低下や感覚障害が生じることがあります。軽度の場合は補助なしで歩けますが、多くは装具や杖、歩行器、または車椅子を使用して移動します。
膀胱や直腸の働きを司る神経に影響が出ることが多いため、自分で尿を出し切ることが難しい場合にはカテーテルを用いた「自己導尿」や、下剤・座薬などを使った排便管理を日常的に行います。
また、無脳症のように出生後に生命を維持することが難しいケースもあります。このような場合には、妊娠中から医師と十分に話し合いながら、ご家族の思いや状況に寄り添った医療やサポートが行われます。医学的な説明だけでなく気持ちの面を支えるケアも含めた支援が大切になります。
まとめ
神経管閉鎖障害は、赤ちゃんの脳や脊髄のもとになる神経管が妊娠のごく初期にうまく閉じないことで起こる先天性疾患です。
母体の健康状態や遺伝的要因などさまざまな要因が関係していますが、妊娠のごく初期に葉酸を適切に摂取することで神経管閉鎖障害の発症リスクを約50〜70%低減できると報告されています。
神経管のどの部分に異常が起こったかによって症状は異なりますが、歩きにくさや排泄のコントロールの難しさなどがみられることがあり、重症の場合には脳の発育に大きな影響が出ることもあります。
妊娠中の超音波検査などでわかることがあり、早期に見つかることで出産環境を整えたり、出生後の治療計画を立てたりしやすくなります。
NIPT Japanが提供しているNIPT(新型出生前診断)は、主に「染色体の数」の異常を調べる検査であり、神経管閉鎖障害のような「形態異常」を直接調べることはできません。
赤ちゃんの健康状態を幅広く把握するためには、これらの検査を目的に応じて組み合わせていくことが大切です。
不安なことがある場合は、かかりつけの医師に「いつ、どの検査で何がわかるのか」を相談してみましょう。
【参考文献】











