
新しい命を授かった喜びと同時に、「赤ちゃんは元気に育っているかな?」「何か病気はないかな?」といった不安を感じるのは、多くの方が経験するものです。そんなとき、出生前診断という選択肢がふと頭をよぎる方もいるでしょう。
しかし、インターネットや雑誌で情報を集めようとしても、「費用はいくら?」「どんな検査がある?」「どんなリスクがある?」と、次々と疑問がわいてきて、むしろ不安が増してしまうこともあります。
このコラムでは、そうした疑問に寄り添い、出生前診断の種類から費用、精度、リスクまで、分かりやすく丁寧に解説しています。また、もし陽性結果が出た場合についても触れながら、あなたが納得して赤ちゃんを迎えられるよう、必要な情報をお届けします。
正しい知識を持って、安心できるマタニティライフを過ごすヒントにしてください。
出生前診断って、そもそも何?
妊娠中の方にとって、生まれてくる赤ちゃんの健康は何より大切な願いです。
しかし、中には染色体異常や先天性の疾患を持って生まれてくる可能性があり、そうした不安を軽減するための手段として「出生前診断」があります。
出生前診断とは、妊娠中に赤ちゃんの健康状態を調べる検査のことです。胎児に特定の染色体異常や形態的な異常がないかを確認することで、出産や育児に向けた準備や心の備えに役立てることができます。
出生前診断の目的と意義
出生前診断の主な目的は、胎児の健康状態を把握し、出産前に必要な情報を得ることです。
普段の妊婦健診で行われる超音波検査も、広義には出生前診断の一つといえます。
出生前診断を受けることで、以下のような選択や準備ができるようになります。
- 心の準備と計画
- もし赤ちゃんに何らかの疾患が見つかったとしても、出産前にその事実を知ることで、精神的な準備をする時間や、必要な情報を集めるためのゆとりが生まれます。
- 適切な医療体制の準備
- 赤ちゃんが出生後に特別な治療やケアを必要とする場合、事前に診断がついていれば、専門の医療機関を選んだり、出産前から医療チームと連携したりするなど、より適切なサポート体制を整えることができます。
- 妊娠継続に関する意思決定のサポート
- 診断結果は、ご夫婦にとって妊娠を継続するかどうかを深く考えるきっかけとなることもあります。これは非常に個人的でデリケートな決断ですが、正確な情報に基づいた上で、ご夫婦が納得のいく選択をするための重要な手がかりとなります。
- 不要な不安の軽減
- 検査によって「異常がある可能性は低い」とわかることも多く、これによって漠然とした不安を抱えていたご夫婦は安心でき、残りの妊娠期間をより穏やかな気持ちで過ごせるようになるでしょう。
出生前診断を受けるかどうかは、ご夫婦それぞれの価値観や考え方に深く関わるもので、決して、誰もが必ず受けなければならない検査ではありません。
「赤ちゃんのことをもっと知っておきたい」「納得して出産に臨みたい」と考える方にとって、出生前診断は有効な手段のひとつです。
どんな種類があるの?それぞれの検査の概要
出生前診断にはいくつかの種類があり、それぞれ検査方法、わかる範囲、精度、そしてリスクが異なります。主な検査は以下の通りです。
非確定的検査(スクリーニング検査)

これらの検査は、あくまでも「疾患の可能性を調べる」ものであり、結果が陽性でも確定ではありません。確定診断のためには、追加の検査が必要となります。
胎児超音波検査(エコー検査)
超音波を用いて胎児の体の構造を詳しく観察し、形態的な異常や、染色体異常を示唆するサイン(マーカー)がないかを確認します。特に妊娠初期(11~13週頃)に行われる初期胎児ドックでは、NT(首のむくみ)などを測定し、疾患リスクを評価します。
母体血清マーカー検査(クアトロテスト)
妊婦さんの血液中の特定の成分(4種類のタンパク質など)の濃度を測定し、統計的にダウン症候群や開放性神経管欠損症などのリスクを算出する検査です。
採血のみで可能ですが、NIPTに比べて精度は低く、あくまで確率を示すスクリーニング検査です。
実施時期:妊娠15〜18週頃
NIPT(新型出生前診断)
妊婦さんの血液中に含まれる胎児由来のDNA断片を分析することで、主に21トリソミー(ダウン症候群)、18トリソミー、13トリソミーといった染色体異常の可能性を調べます。最近では、その他の染色体異常や性染色体異数を調べられる項目も増えています。
採血のみで流産リスクがなく、比較的早期(妊娠10週以降)に受けられる点が大きなメリットです。確定診断ではありませんが、高い精度で陽性・陰性の可能性を示すことができます。
実施時期:妊娠10週以降
確定的検査
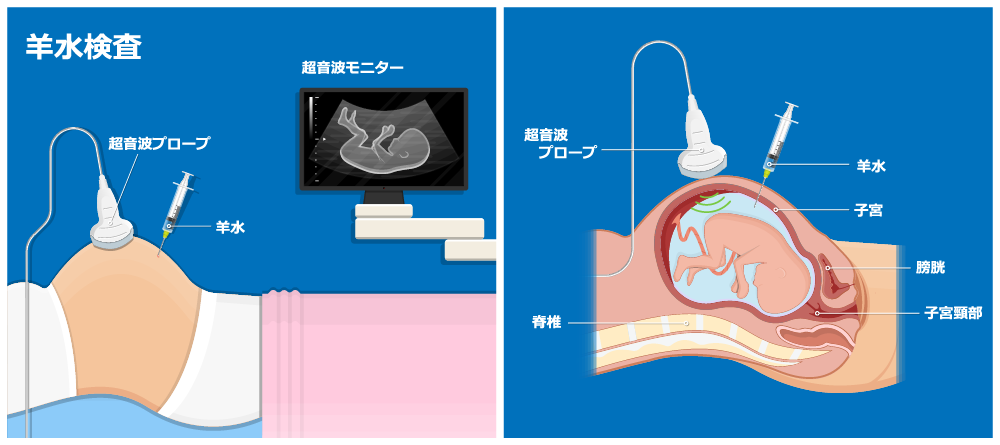
スクリーニング検査で陽性が出た場合やリスクが高い妊婦に行われる検査で、胎児の細胞を直接調べることで診断を確定します。
ただし、わずかながら流産のリスクを伴うため、検査を受けるかどうかは慎重な判断が求められます。
羊水検査
お腹に細い針を刺して羊水を少量採取し、その中の胎児細胞を培養して染色体を詳細に分析する検査です。
染色体異常を確定するための標準的な検査です。
実施時期:妊娠15〜18週頃
絨毛検査
胎盤の一部である絨毛組織を採取し、染色体分析を行う検査です。
比較的早期に結果がわかります。
実施時期:妊娠11〜14週頃
これらの検査は、それぞれ目的や精度、リスクが異なるため、ご自身の状況や不安に応じて、どの検査が適しているかを医師とよく相談することが大切です。
出生前診断の費用はいくら?

出生前診断を検討する際、多くの方が気になるのが「費用」ですよね。特に、ほとんどの検査が自費診療となるため、内容や受ける施設によって費用は大きく異なります。
「こんなはずじゃなかった…」と後で後悔しないためにも、事前に費用の目安や助成制度、予算の立て方のポイントについてしっかり把握しておきましょう。
出生前診断の費用相場
出生前診断の費用は、検査の種類によって大きく変動します。主な検査の費用目安は以下の通りです。
| 検査名 | 費用の目安 | 補足 |
|---|---|---|
| 胎児超音波検査(胎児ドック) | 1万~5万円前後 | 通常の妊婦健診とは別枠の精密検査 |
| 母体血清マーカー検査 | 1万〜2万円前後 | 一部の地方自治体で費用の一部助成がある場合も |
| NIPT(新型出生前診断) | 8万〜20万円前後 | 提供施設により項目数・料金体系が大きく異なる |
| 羊水検査 | 10万〜20万円前後 | 術前検査・入院費用が別途必要な場合あり |
| 絨毛検査 | 15万〜20万円前後 | 実施施設が限られており、費用もやや高め。 |
保険適用は?助成金はある?
ほとんどの出生前診断は公的医療保険の適用外となり、原則として全額自己負担(自由診療)となります。
これは、出生前診断が病気の治療を目的としたものではなく、スクリーニングや情報提供を目的としているためです。
ただし、ごく限られたケースで保険が適用されたり、お住まいの自治体による助成金制度が利用できたりする場合があります。
【自治体による助成制度】
一部の自治体では、母体血清マーカー検査や羊水検査など、特定の出生前診断の費用を補助する制度を設けています。
制度の例
- 対象条件
- 妊婦さんの年齢(例: 35歳以上)、医師の指示、所得制限などが設けられている場合があります。
- 補助内容
- 数千円から数万円程度の補助金が出るケースが多いです。
※詳細は、住民票のある自治体の保健センターや子育て支援課に直接問い合わせて、最新の情報を確認してください。
【医学的理由による保険適用】
非常に限定的なケースではありますが、医師が医学的に特定の疾患リスクが非常に高いと判断し、確定診断のために羊水検査や絨毛検査が必要だと判断した場合に、保険が適用される可能性があります。
これはあくまで限定的なケースであり、事前に医師や病院の窓口で確認が必要です。
高額になりがちな理由と費用計画
出生前診断の費用が高額になりやすい主な理由は、保険適用外の自由診療であることに加え、高度な技術や専門的な設備が必要とされるためです。さらに、熟練した医師や遺伝カウンセラーによる専門的なサポート体制も、費用に反映されています。
出生前診断の費用を計画するためには、以下のポイントを押さえておきましょう。
- 複数の施設を比較検討
- NIPTのように多くの施設で提供されている検査では、施設ごとに料金設定や検査項目が大きく異なります。複数のクリニックのウェブサイトを確認したり、直接問い合わせて、ご自身に合った条件の施設を比較検討しましょう。
- 検査項目をしっかり確認
- NIPTの場合、基本となる3種類の染色体異数性のみの検査と、全染色体や微小欠失症候群まで含める検査では費用が変わります。ご自身の不安の対象を明確にし、必要と感じる項目だけを選択することで、費用を抑えることができます。
- 確定診断の費用も想定しておく
- NIPTなどのスクリーニング検査で「陽性」と出た場合、確定診断のために羊水検査や絨毛検査を受けることが推奨されます。その際の費用も視野に入れて、予算を考えておくことが大切です。
- 遺伝カウンセリングの費用を確認
- 出生前診断の検査前後に受ける遺伝カウンセリングは非常に重要です。このカウンセリングが検査費用に含まれているか、あるいは別途料金が発生するのかを事前に確認しておきましょう。
- 自治体の助成金情報をチェック
- 一部の自治体では出生前診断に関する助成金制度が設けられています。制度の内容は更新される可能性があるため、妊娠が分かった時点で、お住まいの自治体のウェブサイトを確認したり、窓口に問い合わせたりして、最新の情報を得るようにしましょう。
出生前診断は、これから生まれてくる赤ちゃんを迎え入れるご家族にとって、とても大切な選択の一つです。
経済的な負担も含めて納得し、安心して検査を受けられるよう、早めに情報収集を行い、計画的に準備を進めることが大切です。
どれくらい正確?出生前診断の「精度」を理解する
出生前診断を検討するうえで、多くの妊婦さんやご家族が最も知りたいことの一つが「検査結果の信頼性」ではないでしょうか。
検査の精度にはいくつかの指標があり、検査の種類によって大きく差があります。
陽性的中率、感度、特異度って何?

出生前診断の精度を理解する上で、重要な指標となるのが「感度」「特異度」「陽性的中率」という言葉です。
これらは、検査がどれだけ正しく異常を見つけ、どれだけ正しく異常がないと判断できるかを示すものです。
【感度】
「疾患がある人を、どれだけ正確に『陽性』と判断できるか」を示す割合です。感度が高い検査は、疾患を見落とす可能性が低く、「疾患を見つける能力」が高いと言えます。
例:感度99%の検査であれば、実際に疾患を持つ100人のうち99人を陽性と判断できます。
【特異度】
「疾患がない人を、どれだけ正確に『陰性』と判断できるか」を示す割合です。特異度が高い検査は、疾患がないのに誤って「陽性」と判断してしまう可能性が低く、「誤判定の少なさ」が高いと言えます。
例:特異度99.9%の検査であれば、疾患を持たない1000人のうち999人を陰性と判断できます。
【陽性的中率】
「検査で『陽性』と出た場合に、実際に疾患がある確率」を示す割合です。この数値は、検査を受ける方にとって「もし陽性だったら、本当に疾患があるのだろうか?」という疑問に最も直結する重要な指標です。陽性的中率は、対象とする疾患の発生頻度(有病率)や、検査を受ける方の年齢によって大きく変動します。
NIPT、羊水検査、その他の検査の精度比較
各出生前診断は、検査方法や目的が異なるため、感度、特異度、陽性的中率もそれぞれ違います。以下の表で、主要な検査の精度を比較してみましょう。(※以下の数値は、主に21トリソミー(ダウン症候群)を対象とした場合のおおよその目安です。対象疾患や解析技術によって変動します。)
| 検査名 | 感度(異常を見逃さない力) | 特異度(誤判定の少なさ) | 陽性的中率(陽性が当たる確率) | 偽陽性・偽陰性の可能性 |
|---|---|---|---|---|
| NIPT (新型出生前診断) | 99%以上 | 99.9%以上 | 疾患の有病率や妊婦さんの年齢によって変動(高齢ほど高くなる傾向) | 偽陽性:非常に低いものの、可能性はゼロではない偽陰性:極めて稀 |
| 母体血清マーカー検査 | 約70~80% | 約90~95% | 5~10%程度 | 偽陽性・偽陰性ともに高め(年齢や体質の影響大) |
| 羊水検査/絨毛検査 | ほぼ100% | ほぼ100% | ほぼ100% | 遺伝子解析のミスや検体汚染などのごく稀なケースを除き、可能性はほぼない |
偽陽性・偽陰性の可能性について

どんなに高精度な検査でも、100%の正確性は保証できません。そのため、出生前診断では「偽陽性」と「偽陰性」の可能性を理解しておくことが非常に重要です。
【偽陽性】
実際には疾患がないのに、検査結果が『陽性』と出ることです。スクリーニング検査であるNIPTや母体血清マーカー検査では、この偽陽性の可能性が少なからず存在します。NIPTは精度が高いとはいえ、検査で陽性が出たからといって、必ずしも赤ちゃんに異常があるとは限りません。そのため、NIPTで陽性が出た場合には、羊水検査や絨毛検査といった確定診断を受けることが強く推奨されます。
【偽陰性】
「実際には疾患があるのに、検査結果が『陰性』と出る」ことです。例えばNIPTで陰性だったとしても、ごく稀に疾患を持つ赤ちゃんが生まれる可能性も理解しておく必要があります。
NIPTのように精度が高い検査でも、完全に誤判定がないわけではありません。特に、以下のような要因が検査結果に影響を与えることがあります。
- 母体の特定の健康状態
- 肥満やがん、特定の治療を受けている場合など。
- 多胎妊娠
- 双子妊娠や、かつて双子だったが片方が消失した「バニシングツイン」の場合。
- 胎児由来DNAの割合が少ない
- 妊娠週数が早すぎる場合や、母体の体質などにより、胎児のDNAが十分に検出されない場合。
- 微小な染色体異常やモザイク型異常
- NIPTでは検出が難しい、より詳細な異常や、胎児の細胞の一部にだけ異常があるモザイク型異常など。
スクリーニング検査で陽性が出た場合は、必ず確定診断(羊水検査や絨毛検査など)を受けて、最終的な診断を確認することが極めて重要です。
不安なことや疑問な点があれば、遠慮なく専門医や遺伝カウンセラーに相談し、納得のいく形で検査に臨みましょう。
知っておきたい!出生前診断のリスクと注意点

出生前診断は、お腹の赤ちゃんの健康状態を調べる大切な検査ですが、メリットだけでなく、理解しておくべきリスクや注意点もあります。
ここでは、検査にともなう医学的なリスクだけでなく、精神的負担や心構えについても整理してご紹介します。
流産のリスクは?それぞれの検査のリスクを比較
出生前診断にはさまざまな種類がありますが、「確定診断」である羊水検査や絨毛検査は、侵襲的な手技(針を刺す)を伴うため、わずかながら流産のリスクが存在します。
一方、採血のみで行われる検査(NIPTや母体血清マーカー検査)や、超音波検査には、流産のリスクはありません。
【出生前診断の流産リスク】
| 検査名 | 流産のリスク |
|---|---|
| NIPT(新型出生前診断) | なし |
| 母体血清マーカー検査 | なし |
| 胎児超音波検査 | なし |
| 羊水検査 | 約0.1~0.3% |
| 絨毛検査 | 約0.3%~0.5% |
検査を受ける際は、担当医からリスクについて十分な説明を受け、納得した上で判断することが重要です。
検査に伴う精神的な負担
出生前診断で多くの方が感じるのが、「結果を待つ間の不安」や「結果をどう受け止めるか」に関する心理的ストレスです。
- 結果を待つ時間の不安
- 検査結果が出るまでの数日〜数週間は、「もし陽性だったら…」という不安が強くなりがちです。期待と不安が交錯し、精神的に不安定になることもあります。
- 陽性結果を受けたときの動揺
- スクリーニング検査で陽性が出ると、大きな動揺を感じる方が多く、その後の確定診断をどうするか、結果が確定した場合の妊娠の継続や中断の判断など、重い決断を迫られる可能性があります。
- 陰性でも完全に安心とは限らない
- 検査結果が陰性であっても、すべての先天性疾患を検出できるわけではありません。また、稀に偽陰性となる可能性もあるため、「100%安心」とは言い切れないことも理解しておきましょう。
- 夫婦間の意見の違い
- 検査を受けるかどうか、また結果が出た後の対応について、パートナーとの意見が分かれることがあり、それが新たな精神的負担となることもあります。
これらの精神的な負担を軽減するためにも、検査を受ける前に十分に情報収集を行い、ご夫婦でよく話し合い、必要であれば遺伝カウンセリングなどの専門家のサポートを利用することが大切です。
結果が出た後の「心の準備」も大切
出生前診断の結果は、ご夫婦にとって非常に重要な意味を持ちます。どのような結果であっても冷静に受け止め、前向きに向き合うための「心の準備」が必要です。
検査を受けるかどうかの決定から、結果の受け止め方、そしてその後の選択まで、ご夫婦で常に話し合い、お互いを支え合うことが何よりも大切です。一人で悩みを抱え込まず、感情を共有し、協力して乗り越えていく意識を持ちましょう。
【結果が陰性だった場合】
大きな安心感につながる一方で、「絶対に異常がない」と言い切れるわけではありません。
偽陰性の可能性や、検査対象外の疾患の可能性もゼロではないことを理解しておきましょう。過度に心配する必要はありませんが、全ての不安が解消されるわけではないことを心に留めておいてください。
【結果が陽性だった場合】
精神的なショックや混乱が生じる可能性があります。
スクリーニング検査を受ける場合は、その先の確定診断を受けるかどうか、もし疾患が確定した場合の選択肢(妊娠継続、中絶など)についても、事前に話し合っておくことが望ましいでしょう。
また、スクリーニング検査で陽性の場合でも、実際には誤判定(偽陽性)であるケースもあるため、すぐに結論を出すのではなく、必ず医師や遺伝カウンセラーに相談し、冷静に次のステップを検討することが非常に重要です。
あなたに最適な出生前診断の選び方
出生前診断は、赤ちゃんの健康状態を知るための手段のひとつですが、どの検査を選ぶか、いつ・どこで・どの方法で受けるのが良いかは、人によって異なります。
選ぶ際には、大きく分けて以下の4つの視点からバランスよく考えることが大切です。
検査の目的を明確にする
まず最初に、「なぜ出生前診断を受けたいのか」をはっきりさせましょう。
- 少しでも安心して妊娠生活を送りたいから
- もし何かあったときに、早めに知って備えておきたいから
- 家族で話し合うために、情報を得ておきたいから
どれも間違いではありません。目的が明確になると、自分に合った検査の種類が見えてきます。
たとえば「安心材料がほしい」という方には、母体への負担が少ないNIPT(新型出生前診断)が向いています。
一方で「確実な診断がほしい」と考える場合は、羊水検査や絨毛検査といった確定診断の選択が必要になります。
検査を受けられる時期を把握する

各検査には受けられる妊娠週数が決まっています。
「検討していたら受けられる時期を過ぎてしまった」ということがないように、早めに情報収集と相談を始めましょう。
費用と内容のバランスを考える
出生前診断は健康保険が適用されないため、検査によっては、5万円〜20万円以上かかる場合もあります。検討の際には以下を確認しましょう。
- 費用の総額が明示されているか
- 含まれる内容(診察料・カウンセリング料など)が明確か
- 精度・リスクと価格のバランスが取れているか
- 結果後のサポート体制があるか
- 自分の価値観に合っているかどうか
高額であっても、結果が安心材料となり、妊娠期間を落ち着いて過ごせるのであれば、費用以上の価値がある場合もあります。
反対に、費用だけで選んでしまい、結果に納得できず不安が残るケースもあります。
施設選びのポイント
出生前診断は多くの施設で実施されていますが、内容や支援体制には差があります。選ぶ際は以下の点をチェックしましょう。
- 検査実績があるか
- 経験豊富な医師やスタッフがいるか
- 遺伝カウンセリングが受けられるか
- 結果が陽性だった場合の紹介体制や支援が整っているか
- 料金体系が明確か(追加費用が発生しないか)
- 通いやすい・行きやすい場所にあるか(体調への配慮)
迷ったときはどうする?
情報が多すぎて、かえって選べなくなることもあります。
そんなときは、一人で抱え込まず、医師やカウンセラーに相談してみましょう。
- かかりつけの産婦人科医
- 妊娠経過を知っているからこそ、適切なアドバイスが受けられます。
- 遺伝カウンセラー
- 中立的な立場で、選択の支援や心理的なサポートをしてくれます。
- 自治体の窓口
- 地域によっては、妊娠や出産に関する無料相談を実施していることも。
- パートナーとの話し合い
- お互いの考えを共有し、納得できる選択を一緒にしていくことが大切です。
誰かに話すことで、自分の考えが整理できたり、新たな視点が得られることがあります。
「話す」ことは、不安を和らげる第一歩になります。
もし陽性結果が出たら?その後の選択肢とサポート体制

出生前診断で「陽性」と伝えられたとき、多くの方が不安や戸惑い、混乱した気持ちになります。
ただし、まず知っておいてほしいのは、この結果はあくまで「可能性が高い」ということを示している場合が多く、すぐに最終的な判断を迫られるわけではありません。
焦らず、冷静に受け止めながら、パートナーや信頼できる人と一緒に、今後のことを考えていきましょう。
確定診断の重要性
NIPT(新型出生前診断)などの検査は、あくまでスクリーニング検査です。
つまり、リスクの「可能性」を調べるもので、陽性=確定ではありません。
そのため、陽性だった場合は、確定診断(羊水検査・絨毛検査)を医師と相談のうえ検討することが一般的です。
確定診断は少し勇気がいるかもしれませんが、医師や看護師が丁寧にサポートしてくれますので、不安なことは遠慮なく相談してみてください。
専門家との相談、カウンセリングについて
陽性結果を受けた後は、専門家と話すことがとても大切です。
情報を整理し、自分の気持ちを理解する助けになります。
- 遺伝カウンセラーとの対話
- 検査結果の見方や意味を丁寧に説明してくれます
- 赤ちゃんの状態や将来の見通しについて、医学的な視点から話してくれます
- 不安な気持ちや葛藤にも、寄り添いながら向き合ってくれます
- 必要に応じた医療連携
- 赤ちゃんに特定の疾患が見つかった場合、小児科医や専門医と面談できることもあります。出生後の生活や支援について、より現実的なイメージを持つための機会です。
こうした専門家との対話を通じて、あなたが納得して決断できるよう、医学的・心理的なサポートが用意されています。
ご家族で結果を受け止めるために
陽性結果は、ご夫婦にとって非常に大きな出来事です。
ひとりで抱え込まず、以下のような形で支え合いながら向き合うことが大切です。
- パートナーと率直に気持ちを話す
- ご両親や信頼できる人に相談する
- 家族でカウンセリングを受ける
- 同じ経験を持つ人の声を聞く(サポートグループなど)
中には、「どこまで話していいのかわからない」「相手を傷つけそうで怖い」と感じることもあるかもしれません。
そんなときは、カウンセラーの同席のもとで冷静に話し合うという方法もあります。
不安や困難な状況に直面したとしても、決して一人ではないことを忘れずに、周りのサポートも活用しながら、「自分にとって納得できる選択」をしていきましょう。
まとめ:不安を乗り越え、納得のいく選択を

出生前診断は、赤ちゃんの健康を知る大切な機会ですが、費用や精度、リスク、そして検査後の選択肢まで、多くのギモンや不安が伴います。
大切なのは、「何を知りたいのか」という目的を明確にし、検査の種類ごとの特徴や費用、精度、そして流産などのリスクをしっかり理解することです。
もし「陽性」という結果が出ても、それは確定診断ではないことがほとんどです。慌てずに確定診断の検討や、遺伝カウンセリングなど専門家からのサポートを積極的に活用しましょう。ご夫婦でじっくり話し合い、不安な気持ちを共有することも非常に大切です。
このコラムが、あなたが納得して、安心して妊娠期間を過ごすための一助となれば幸いです。










