「クラインフェルター症候群」について、身近な方にいなければ、聞いたことがない・知らないという人が多いかもしれません。
出生前診断や生まれてからの健診で、お子さんがクラインフェルター症候群と診断されると誰しも不安でいっぱいになります。
クラインフェルター症候群の症状には個人差がありますが、適切に治療を行えば生命を脅かすような重篤な症状があるわけではありません。
ここではクラインフェルター症候群について、どのような体質なのか?遺伝するのか?といった内容も含めて基本的な情報をご紹介いたします。
クラインフェルター症候群とは
クラインフェルター症候群とは染色体異常の一種で、男女の性別決定にかかわる性染色体であるX染色体が一般より多いことで起こる疾患の総称のことです。
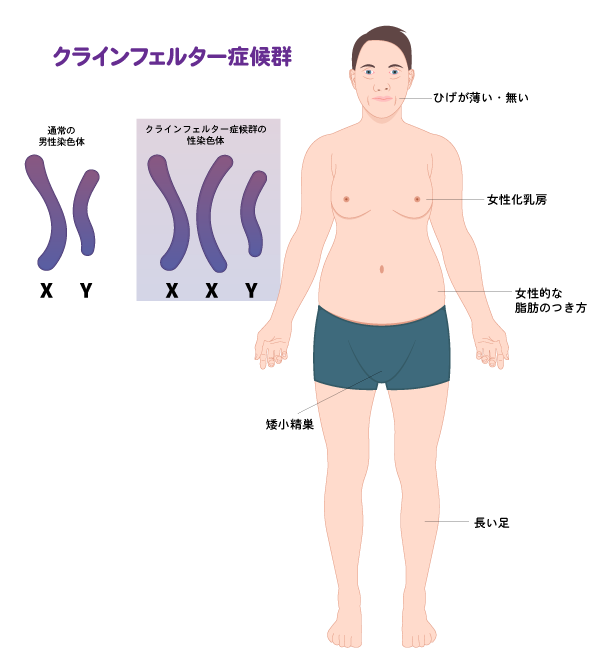
男性特有の疾患で基本的に知的障害はなく、身長が高く手足が長いこと、精巣が小さいこと、胸が女性のように膨らむこと、ほとんどは不妊症であるということが特徴です。
男性不妊の原因の約3%を占めます。
症状が軽い場合は生まれてしばらくはクラインフェルター症候群だと気づかず、不妊の検査で初めて見つかるケースも多くあります。
特徴

染色体異常の中では頻度が高く、ダウン症、18トリソミーに次いで3番目に多いのがこのクラインフェルター症候群で、以下の特徴が挙げられます。
【クラインフェルター症候群の特徴】
- 比較的高身長
- 手足が長い
- 女性化乳房
- 女性的な体型
- 矮小精巣
特徴の程度には個人差が大きくありますが、精巣が小さいことは95%以上の人に当てはまります。
比較的高身長
高身長であることが多く、手足が長く華奢な傾向にあります。
女性化乳房
二次性徴で女性のような胸のふくらみが見られます。
女性的
筋肉がつきにくく、腰や肩周りなどが女性的な脂肪のつき方をします。
声変わりをしなかったり不完全であったりします。
ひげやすね毛、わき毛や陰毛のほか頭髪も薄いことがあります。
性格は内向的で静かな遊びを好む傾向にあります。
矮小精巣
思春期は一般の人と同じ時期に訪れますが、精巣は成長せず小さいままです。
そのため男性不妊の原因となります。
なお、精子が全くない場合でも勃起や射精などに問題はなく性交渉は通常通り行うことができます。
テストステロンの役割
男性ホルモンであるテストステロンは筋肉や骨格の形成にかかわるほか、男性生殖能力の発達に重要な役割を果たします。
俗に言われる「男らしさ」に関わっており、決断力や行動力などにもつながります。
テストステロンはほとんどが睾丸(精巣)の中で作られており、分泌量が少ないと精神的に不安定となり、骨量の減少や脂肪の増加による肥満にもつながりやすくなります。
クラインフェルター症候群はテストステロンの分泌量が少ないことでさまざまな合併症が起こります。
合併症

外科的な治療が必要になる合併症は基本的になく、主に男性ホルモンが少ないことによる合併症が多く見られます。
【クラインフェルター症候群の合併症】
- 不妊
- 無精子症
- 骨量減少
- 僧帽弁逸脱症
- 腹部肥満
- 2型糖尿病
- メタボ
- 乳がん
- 言語の遅れ
- 頭髪減少
- 陰毛減少
合併症の程度は個人差が大きく、またすべての症状があるわけではありませんが、不妊はほぼすべてのクラインフェルター症候群の人に見られます。
そのほか一般の男性に比べ、慢性肺疾患や静脈瘤、甲状腺機能低下症などを発症しやすいこともわかっています。
不妊、無精子症

99%以上の人は精子が全くない無精子症か、精子が少ない乏精子症のため不妊です。
骨量減少

約40%の人に骨量の減少が見られ、骨粗しょう症になりやすくなります。
僧帽弁逸脱症
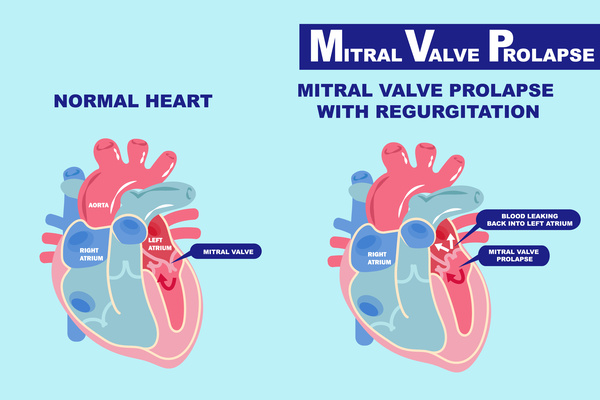
僧帽弁(そうぼうべん)とは心臓の部屋と部屋の間にある弁のことで、これが正常に閉まらなくなっている状態を僧帽弁逸脱症といい、約半数の人に見られます。
特に治療の必要はありません。
糖尿病
お腹周りに脂肪がつきやすく、肥満やメタボリックシンドローム、2型糖尿病に注意が必要です。
乳がん
乳がんは女性に多いがんとして知られており男性はなりにくいのですが、確率が一般の男性より20~50倍高くなります。
言葉の遅れ
基本的に知的障害はありませんがしゃべることや読むことが苦手な場合が多く、言葉の遅れのほか学習障害が見られることがあります。
原因は染色体異常
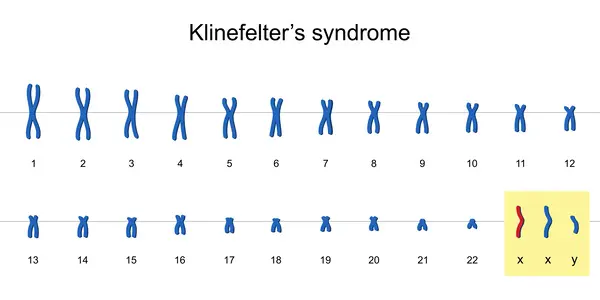
クラインフェルター症候群は性染色体の異常によっておこります。
染色体とは遺伝情報がつまったDNAが太く折りたたまれたもので、親から子に受け継がれる多くの遺伝情報が収められています。
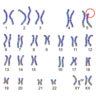
ヒトの染色体は22対(44本)の「常染色体」と、男女の性別を決める1対の「性染色体」から成り立っています。
性染色体には「X染色体」と「Y染色体」があり、両親から染色体を受け継ぐときに、お母さんから「X染色体」、お父さんからは「X染色体もしくはY染色体のどちらか」をもらいます。
「XX」の組み合わせで女性、「XY」の組み合わせで男性になります。
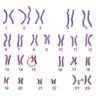
クラインフェルター症候群は、この両親から染色体を受け継ぐ過程がうまくいかず、X染色体を多く受け取り「XXY」となった状態で、90%がこの型です。
染色体の形に変化のある細胞と正常な細胞の両方が混ざったものを「モザイク型」とよび、クラインフェルター症候群の10%弱はこのモザイク型だとされています。
モザイク型は症状や合併症の程度が軽くなる傾向にあります。
稀にさらに余分なX染色体を持つ「XXXY」や「XXXXY」となることがあり、余分なX染色体の数が増えるほど重症度が高くなりますが、その程度には個人差があります。
生まれる確率
生まれてくる男の子の赤ちゃんのうち、500~1,000人に1人の確率でクラインフェルター症候群であるとされていますが、生まれた直後は症状がほとんどなく気づかれず診断されなかったケースが相当数あると考えられており、実際は診断されている人数より2~3倍多いのではないかと推測されています。
高齢出産では確率が高くなる?
35歳以上で初めて出産することを一般的に高齢出産といいます。
出産年齢が上がるにつれて、受精卵が作られる過程での分裂が正しく行われず染色体の過剰や不足といった「数の異常」が起こりやすくなり、その結果ダウン症などの染色体異常の頻度も増えていきます。
クラインフェルター症候群も、ママの出産年齢が高くなるにつれてその確率は高くなります。
これは加齢によって卵子が老化することで、卵子が作られる過程の細胞分裂がうまくいかなくなることが原因です。
遺伝するのか?

染色体異常と聞くと遺伝するのではと思われるかもしれませんが、そのほとんどは遺伝ではなく偶然に起こります。
クラインフェルター症候群も両親や環境のせいではなく、誰にでも起こりうると言われています。
先に生まれたきょうだいがクラインフェルター症候群だった場合、次に生まれる赤ちゃんもクラインフェルター症候群である確率は1%未満です。
寿命
命にかかわるような重篤な合併症があるわけではありませんので、クラインフェルター症候群だからといって特別に寿命が短いわけではなく、適切な治療を行っていれば一般の人と同じです。
治療法
クラインフェルター症候群そのものに対する根治的な治療法はありませんが、主に男性ホルモン補充療法によって合併症を防いだり症状を抑えたりします。
言葉の遅れがある場合は言語療法によって療育を行なっていきます。
不妊治療については精子の状態によって選択肢が異なりますので、パートナーともよく話し合って将来設計を立てる必要があります。
テストステロン補充療法

思春期から男性ホルモンであるテストステロンの投与を開始します。
二次性徴を助けて骨密度や筋肉量の増加などのほか、行動面と発達面での問題を軽減させる効果も期待できます。
加えて、乳房のふくらみなどの女性的な体形が気になることで起こる、精神的な負担も改善できる可能性もあります。
なお、テストステロンを投与しても精子の数を増やす効果はありません。
思春期以前にクラインフェルター症候群だと診断されていることで、適切な時期にホルモン療法を開始できます。
テストステロンの投与は筋肉への注射を2~4週間に1度行い、一生続けることが推奨されています。
言語療法
発音や会話が苦手な場合は言語療法によってコミュニケーションのトレーニングを行います。
不妊治療
99%以上のクラインフェルター症候群の人は不妊です。
精液や精巣の中に精子が見つかれば体外受精が可能です。
年齢が進むと精子形成がなくなる傾向にあるので、将来子どもを希望する場合は精子が作られている思春期の間に精子を採取し保存しておくことで、子どもを持つ可能性を残すことができます。
全く精子細胞が見つからない場合は第三者の精子を使った非配偶者間人工授精や養子縁組などの選択肢もあります。
パートナーができたときに、自分たちはどうしたいのか将来についてしっかり話し合うことが大切です。
さまざまな選択ができるように、専門医のカウンセリングを受けるのがよいでしょう。
どうやって分かるのか?検査方法
生まれる前の出生前診断でクラインフェルター症候群だと発覚する場合もありますが、出生前や新生児期に診断される割合は10%程度です。
小児期や成人期に診断される割合は26%程度で、残りの64%は診断されていないとのデータもあります。*1)
診断には血液検査により染色体の分析を行います。
出生前診断
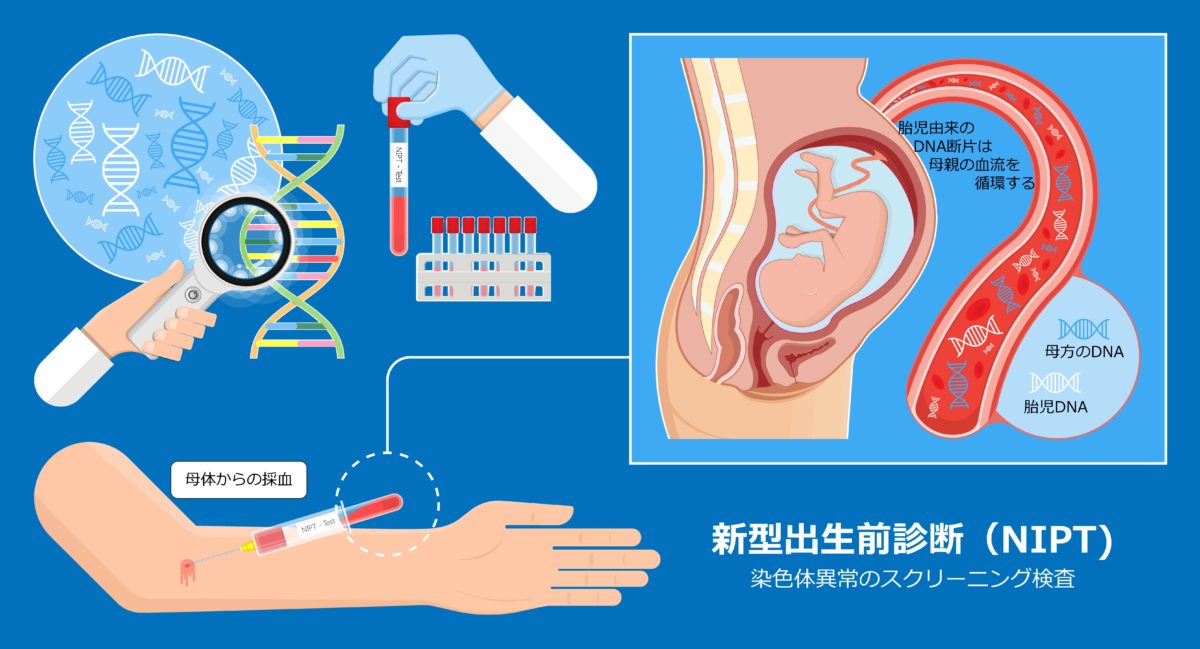
ダウン症などの染色体異常を調べるために受けた出生前診断で、思わず発覚することがあります。
新型出生前診断(NIPT)を行っている一部の機関では、クラインフェルター症候群も検査対象に含まれます。
これは非確定検査で、「クラインフェルター症候群の可能性があるかどうか」が分かります。
本当にクラインフェルター症候群かどうか?を調べるためには、羊水検査を受けます。
生まれた後の検査
生まれた直後の臨床症状は特にないため気づくことは困難でしょうが、乳幼児期におちんちんが小さいことや弱々しく力がないことなどからなんらかの病気を疑い、検査をすることがあります。
後天的になることはありませんが、出生時や幼児期には気づかず、二次性徴が起こる時期になって他の人と違うな?と思い受診する場合もあります。
成人後に不妊症の検査で発覚する場合もあります。
どの場合も血液検査により診断します。
遺伝カウンセリング
出生前診断でダウン症などの染色体異常が発覚した場合、中絶を選択する人が多いことについて議論がつきませんが、クラインフェルター症候群は生きていくうえで重篤な症状があるわけではなく、多くの人は普通の生活を送っています。
早い段階でクラインフェルター症候群だと分かれば、生まれた後に起こりやすい症状や合併症の存在に気づきやすく様々なサポートを調べ万全の体制で備えることができます。
とはいっても、お腹の赤ちゃんがクラインフェルター症候群だと分かった場合、不安を抱くことと思います。
まずは専門家による遺伝カウンセリングを受けて、現状の理解と、あなたとあなたのパートナーとでしっかり話し合うことが大切です。
就学・就労
就学や就労について基本的に大きな問題はなく、一般の人とかわりなく社会生活を送っています。
まとめ

クラインフェルター症候群は染色体異常の一種ですが、表現型の違いによっては症状がほとんどなく診断されていないケースが相当数あると考えられています。
手術が必要になるような合併症はありませんが、ほとんどは精子が全くないか非常に少ないため不妊となります。
精巣が小さいため十分な男性ホルモンが分泌されないことによる骨量の減少や女性化乳房が起こりやすいため、テストステロンの補充療法が効果的です。
生まれる前にクラインフェルター症候群だと分かるとどんな疾患か分からず不安になるでしょうが、まずは一人で抱え込まずに遺伝医学の専門家である臨床遺伝専門医や遺伝カウンセラーに相談してみるのがよいでしょう。
NIPT JapanのNIPTでは胎児のクラインフェルター症候群の可能性を調べることができます。
【参考文献、参考サイト】
*1)Abramsky L, Chapple J. 47,XXY (Klinefelter syndrome) and 47,XYY: estimated rates of and indication for postnatal diagnosis with implications for prenatal counselling. Prenat Diagn. 1997; 17: 363-8.
編著:関沢明彦,佐村修,四元淳子,「周産期遺伝カウンセリングマニュアル 改訂3版」,中外医学社,2020年5月
クラインフェルター症候群を ご理解いただくために/中原恵理,監修:澤井英明/2018年3月