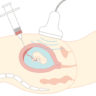
羊水検査とは赤ちゃんが生まれる前に受けられる出生前診断の一つで、妊婦さんのお腹に針を刺して羊水を採取し分析することで、胎児の染色体異常や特定の遺伝性疾患を調べる検査のことです。
確定診断として行われ検査精度は100%ですが、母体や胎児にとってはリスクも伴います。
ここでは、羊水検査を検討される際に参考となるよう、検査で分かることや検査時期、費用の相場などについて徹底解説いたします。
羊水検査で分かること
羊水には胎児に由来する細胞が浮遊しており、それを培養して分析することで、おなかの赤ちゃんの染色体異常や特定の遺伝性疾患を診断することができます。
特徴としてはいくつかの種類がある出生前診断の中でも確実に診断がつく「確定診断」であることですが、羊水採取の際に妊婦さんのおなかに直接針を刺すため母子ともにリスクを伴い、希望すれば誰もがすぐに受けられるというわけではありません。
遺伝の専門医からの説明や、パートナーとの相談を十分に経て、検査の意義を理解してから受ける必要があります。
染色体異常についてはこちらもご参考にしてください。
対象疾患
羊水検査で調べられる主な疾患は以下の通りです。
【羊水検査の主な対象疾患】
- ダウン症(21トリソミー)
- 18トリソミー
- 13トリソミー
- ターナー症候群
- クラインフェルター症候群
- 性染色体異常
- 染色体異常
- 先天性代謝異常の一部
- 遺伝子疾患の一部
染色体異常には、染色体の数が通常より多かったり少なかったりする「数の異常」と、染色体の形に変化がある「構造の異常」があります。
羊水検査ではダウン症・18トリソミー・13トリソミーなど「染色体の数の異常」のほか、染色体が部分的に入れ替わっている「転座」や染色体の一部がない「欠失」と呼ばれる「染色体の構造の異常」を調べることができます。
染色体の構造異常の中でも、ごくわずかな染色体の変化によっておこる「微小欠失症」は、変化領域によっては検出できないこともあります。
ターナー症候群やクラインフェルター症候群など「性染色体異常」や性別も調べることができます。
そのほか家系内に筋ジストロフィーなどのX連鎖遺伝病や、フェニルケトン尿症などの先天代謝異常症など、特定の遺伝性疾患がある場合も必要に応じて調べることができます。
検査時期:何ヶ月頃行うのか?
羊水検査は妊娠15週頃から受けることができ、遅くても妊娠18週頃までに受けることが一般的です。
これは妊娠4~5ヶ月にあたります。
【羊水検査に適した妊娠週数】

検査を受ける時期が早すぎると、羊水に含まれる胎児由来の細胞数が少なく判定ができない場合があります。
また、妊娠18週以降も検査を行なうことは可能ですが、結果がでるまでの期間や仮に異常が見つかった場合の遺伝カウンセリング、妊娠中絶の時期などを考慮すると、早めに検査を受けることが推奨されます。
結果はいつ分かる?

採取した羊水から赤ちゃん由来の細胞を培養するのに時間がかかり、検査結果が出るまでに約2週間程度かかることが多く、検査方法や採取した細胞数によっては3週間ほどかかる場合もあります。
日本での羊水検査実施件数
羊水検査は50年くらいの歴史のある検査で、2000年代では年間約1万件程度行われていましたが、NIPT開始の2013年と時を前後してその実施数は一時期2万件を超えましたが、現在は1万件程度となっています。1)
背景としては、非侵襲的であるNIPTの導入によって第一選択肢が増えたことが挙げられます。
羊水検査のリスクと注意点

羊水検査は胎児の染色体異常や先天性の疾患を診断するために非常に有益な検査方法ですが、一方でリスクと注意すべき点もあります。
【羊水検査のリスクと注意点】
- 流産の確率は0.1~0.3%
- 正常を保障する検査ではない
- 異常が見つかっても根本的な治療ができない
流産の確率は0.1%
羊水検査は妊婦さんのお腹に針を刺して羊水を採取するため、血管や腸管を傷つけて出血や破水、子宮収縮、胎盤早期剥離、感染症にかかるリスクが少なからずあります。
そのため羊水検査が原因で流産や胎児死亡に至る確率は約0.3%だと言われていますが、2019年の国際的な研究データによると、羊水検査による流産のリスクは0.12%で、検査を受けた人と受けていない人との間に有意差はないともされています。2)
そもそも羊水検査を受ける方はハイリスクの方が多く、胎児に染色体異常があると羊水検査に関係なく流産の確率は高くなります。
羊水検査後には感染予防のための抗生剤や子宮収縮を抑える薬を内服しますが、合併症のリスクを正しく理解した上で検査を受けるかどうか決める必要があります。
正常を保障する検査ではない
羊水検査で異常が見つかった場合は、残念ながら100%異常があると診断されます。
ただし、逆に検査結果が正常であったからといって、赤ちゃんが100%正常であることを保証することはできません。
なぜなら羊水検査ではわからない先天性疾患もあるからです。
異常が見つかっても根本的な治療はできない
もし検査結果で異常があることがわかったとしても、染色体異常への根本的な治療法は現代の医療ではありません。
そのため、心臓の異常やホルモンバランスの異常などの合併症に対する対症療法を行っていきます。
誰でも受けられる?検査対象者

母体と胎児に対するリスクがあるため、希望すれば誰もが受けられるというわけではありません。
多くの場合は、「新型出生前診断(NIPT)」や「母体血清マーカー検査」などのスクリーニング検査(出生前診断)の結果で、必要に応じて羊水検査を受けます。
【羊水検査の対象者】
- 夫婦のどちらかが染色体異常保因者である
- 染色体異常のある子を妊娠、出産したことがある
- 他の出生前診断で陽性だった
- 高齢出産である
遺伝的に染色体異常が起こる可能性が高いと判断された場合は、スクリーニング検査を受けずに羊水検査を勧められる場合もあります。
出生前診断にはいくつか種類があり、検出範囲や検査時期などによってそれぞれ特徴があるため、状況に応じて適切な検査を受けることになります。
クアトロテストやNIPTなどの非確定検査で胎児に異常が疑われる場合、羊水検査が任意で行なわれます。
高齢出産とは一般的に35歳以上で初めて出産することをいい、出産年齢が上がるほどダウン症など染色体の数の異常が起こりやすいことが知られています。
高齢出産については、「コラム:高齢出産は何歳から?リスクと気をつけるポイント!」もご参考にしてください。
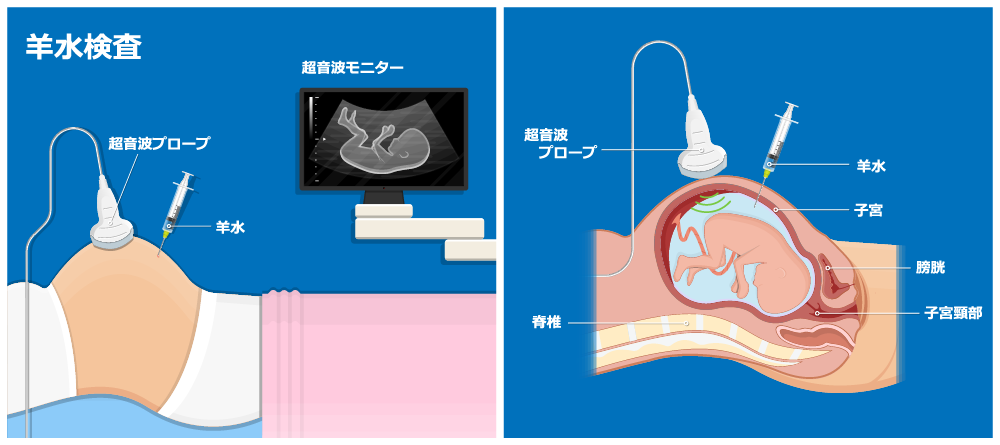
検査の流れ
羊水検査は日帰りできる施設が多いですが、おなかに針を刺すため検査後はお腹が張りやすく、流産の恐れもあるため1泊入院する施設もあります。
【羊水検査の流れ】
- エコーで胎児の状態を確認
- 母体のおへその下あたりに針を刺す
- 羊水採取
- エコーで胎児の正常を確認
- 約30分の安静と再度のエコー
羊水検査は、以下のような流れで行われます。
- エコーで胎児の状態を確認
超音波検査(エコー)で胎児の発育や心拍等の状態が正常か、母体の羊水量が正常かを確認し、羊水採取のための針を刺すのに胎盤の位置が妨げにならないか、といった状況を確認する。
- 母体のおへその下あたりに針を刺す
針を刺す部分を消毒し、エコーで胎児の位置などを確認しながら母体のおへその下あたりに細い針を刺す。
基本的に麻酔は無しで行うが、通常の採血の際よりも痛みを感じないという人がほとんど。
- 羊水採取
約20mlの羊水を20秒くらいかけて採取する。
通常は1回のみ。
ただし、十分な量が採取できない場合は、2~3回繰り返す場合もあり。
- エコーで胎児の正常を確認
胎児の状態をエコーで再度確認して、異常がないか確かめる。
- 約30分の安静と再度のエコー
胎児の状態に異常がなければ終了。
30分程度安静を保ち、その後再度のエコー確認で異常がなければ帰宅できる。
一連の流れで特に問題がなければ、約1時間程度の所要時間で検査は終了です。
羊水検査の価格相場

検査費用は施設によって大きく異なりますが、10万円~20万円程度かかることが多く、さらに高額なこともあります。
なぜ価格相場にこれほど幅があるかと言うと、検査方法や検査項目、初診か分娩まで行う産院かなどによって大きく変わってくるためです。
そのほかカウンセリング費用や入院の有無、オプションなどによっても異なります。
NIPTと羊水検査の違い
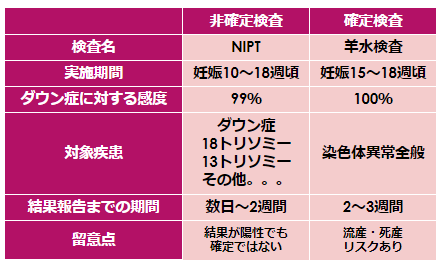
NIPT(新型出生前診断)は母体の腕からの採血のみで胎児の染色体異常について調べることができますので流産など赤ちゃんへのリスクはありません。
スクリーニング検査という位置づけですが、検査精度が高いことが特徴です。
検査実施時期はNIPTの方が早く妊娠10週から可能ですので、早く胎児の状態を知りたい方にとってうれしいですね。
NIPTで陽性だった場合、一般的に確定診断として羊水検査を受けます。
対象疾患は検査施設によって異なりますが、NIPTで主に対象とされるダウン症(21トリソミー)、18トリソミー、13トリソミーについて、羊水検査で確定診断をすることができます。
まとめ

羊水検査では胎児の染色体異常や特定の遺伝性疾患について調べることができます。
流産のリスクは0.1〜0.3%程度とされており、この数字をどのように捉えるかは人それぞれです。
実際に検査を受けるにあたっては、遺伝カウンセリングなどで専門家による説明を受け、正しい知識を習得し、家族やパートナーとじっくり話し合うことも重要です。
羊水検査以外の出生前診断についてはこちらをご参考にしてください。
【参考】