
厚生労働省の令和3年度人口動態調査によると、日本の女性の第1子出産平均年齢は30.9歳で、ここ数年横ばいとなっていましたがわずかに上昇しました。
高齢出産・高齢妊娠が増える中、ますます需要が高まっているのが「出生前診断」です。
出生前診断はいくつかの種類がありますが、それぞれ検査対象疾患など特徴が異なります。
何が分かり、どのような特徴があるのでしょうか?
ここでは出生前診断の種類や検査時期、費用、検査方法、精度などをご紹介しています。
出生前診断ってなに?
出生前診断(しゅっせいぜんしんだん・しゅっしょうまえしんだん)とは、妊娠中のおなかの赤ちゃんについて先天性の病気や染色体異常がないか調べる検査のことです。
羊水検査が最も有名ですが、検査方法によっていくつかの種類があり、それぞれ分かることや実施時期など特徴が異なります。
「胎児の状態を調べる」という広義の意味においては、妊婦健診で実施される超音波検査も出生前診断に含まれます。
出生前診断の種類と特徴
【出生前診断の種類と特徴】
| 検査名 | 実施期間 | ダウン症に 対する感度 | 対象疾患 | 結果報告 までの期間 | 費用 | 留意点 | |
|---|---|---|---|---|---|---|---|
| 非確定検査 | NIPT | 妊娠10~16週頃 | 99% | ・ダウン症 ・18トリソミー ・13トリソミー ・その他… | 数日~2週間 | 10~25万円 | 結果が陽性でも 確定ではない |
| コンバインド検査 | 妊娠11~13週頃 | 85%程度 | ・ダウン症 ・18トリソミー ・13トリソミー | 2~4日 | 3~5万円 | ||
| 母体血清マーカー検査 | 妊娠15~17週頃 | 80%程度 | ・ダウン症 ・18トリソミー ・神経管閉鎖障害 | 1~2週間 | 2~3万円 | ||
| 確定検査 | 羊水検査 | 妊娠15~18週頃 | 100% | 染色体異常全般 | 2~4週間 | 10~20万円 | 流産・死産 リスクあり |
| 絨毛検査 | 妊娠11~14週頃 | 100% | 染色体異常全般 | 約2週間 | 10~20万円 |
出生前診断には「非確定検査(スクリーニング検査)」と「確定的検査」の2種類あります。
非確定的検査は、スクリーニング検査として胎児の疾患の”可能性”を判定するための検査で、異常の確実な診断はできないものの、侵襲的でなく検査による流産のリスクがないのが特徴です。
確定的検査では確実に診断がつきますが、お腹に針を刺すなど母体への負担が大きく、流産などのリスクがあります。
超音波検査
妊婦健診で行う超音波検査(エコー検査)では、超音波画像から赤ちゃんの発育状況のほか四肢などの見た目の異常、心臓などの各臓器の異常、子宮や胎盤の状態などを確認します。
より詳しくていねいに調べる検査として、「胎児ドック」などとよばれる胎児精密超音波検査や、血液検査と組み合わせる方法などがあります。
NT(ヌーカル・トランスリーセンシー)という、胎児の首の後ろの厚みを表す値が一定値以上あるとダウン症などの染色体異常がある可能性が高くなりますが、何も問題がないことも多々あるため、さらに詳しく調べる必要があります。
NT測定だけによるダウン症の検出率は70~80%です。
通常の妊婦健診でNTの厚さを指摘されることもありますが、正確に測定するためにはそれなりの測定時間と専門的な技術が必要です。
胎児ドックは妊娠11~13週頃に受けることができます。
超音波検査による染色体異常の可能性評価についてはスクリーニング検査という位置づけで、疑いがある場合は羊水検査などで診断します。
母体血清マーカー検査(クアトロテスト)
「クアトロテスト™」と呼ばれ、妊婦さんから採血した血清中の4つのマーカー(成分)を調べることで、ダウン症や18トリソミー、神経管閉鎖障害が胎児にみられる確率を算出します。
血液検査の数値と母体年齢から「295分の1の確率で病気や障害の可能性がある」などと結果が出ます。
ダウン症の検出率は80%程度です。
母体血清マーカー検査は妊娠15~17週頃に受けることができ、費用は2~3万円程度です。
基準となる確率(カットオフ値)より高いと「スクリーン陽性」とされますが、どの程度の数値が出たら確定検査を受けるのかを事前に考えておく必要があります。
コンバインド検査
検査精度を上げるために超音波検査(NT測定)と母体の血液検査を組み合わせたのがコンバインド検査(オスカー検査)です。
ダウン症、18トリソミー、13トリソミーについて調べることができ、ダウン症の検出率は85%程度です。
コンバインド検査は妊娠11~13週頃に受けることができ、費用は3~5万円程度です。
新型出生前診断(NIPT)
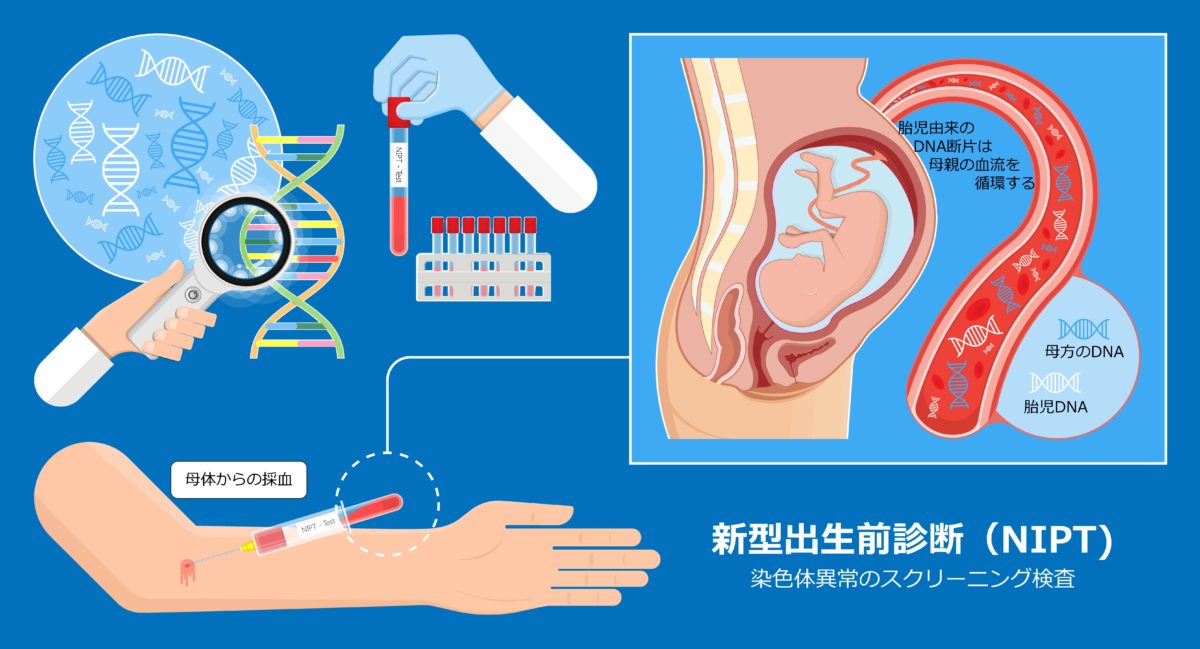
妊婦さんの腕からの採血のみで、おなかの赤ちゃんのダウン症などの染色体異常について調べる検査のことです。
【NIPTの4つの特徴】
- 母体からの採血のみで検査ができる
- 羊水検査と違ってお腹に針は刺しません!=流産リスクなし
- 妊娠初期(10週~)から検査ができる
- 検査精度が高い(ダウン症の感度は99.9%)
母体血清マーカー検査(クアトロテスト)やコンバインド検査といった、従来の非確定検査と比べて検査精度が高く、特に陰性的中率が極めて高いため、例えば「NIPTでダウン症が陰性と判定が出たらほぼ確実に陰性」と言えます。
対象疾患は主にダウン症、18トリソミー、13トリソミーで、施設によってはその他の常染色体異常、性染色体異常、微小欠失症なども調べることができます。
NIPTは検査精度は高いものの、非確定検査(スクリーニング検査)です。
「調べた染色体異常の可能性があるかないか」が分かりますが確定ではありませんので、陽性が出た場合は羊水検査や絨毛検査などの確定診断を受ける必要があります。
NIPTは保険適用外のため一般的に高額で、検査項目によりますが10万円~25万円程度かかります。
結果が出るまでは数日~2週間程度かかります。(採血や検査施設の場所、配送体制などによって異なります)
羊水検査
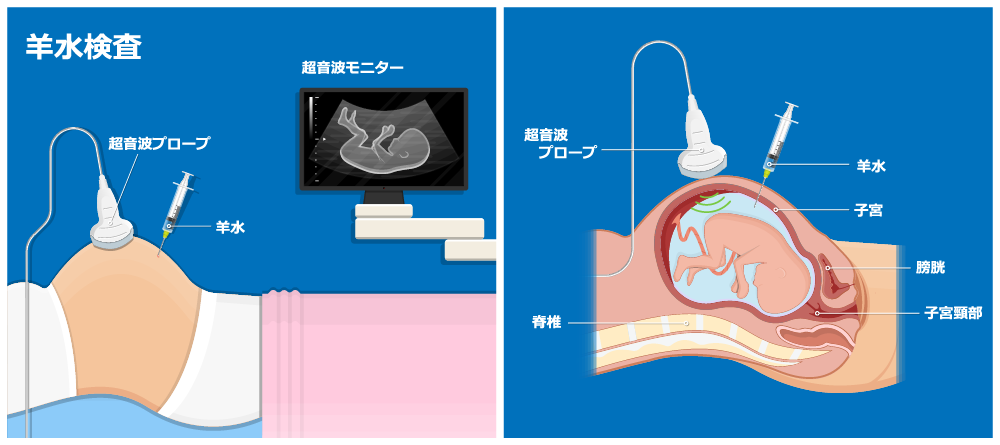
羊水検査は妊婦さんのお腹に針をさして羊水を採取し、その中に浮遊する胎児由来の細胞を培養・分析することで、胎児の染色体異常や特定の遺伝性疾患を調べる検査のことです。
確定診断のため検査精度は100%ですが、流産のリスクが0.1~0.3%程度あり、子宮収縮や胎盤早期剥離、感染症にかかるリスクなどもあります。
検査時期は妊娠15~18週頃で、費用は10~20万円程度です。
染色体異常全般について診断することができますが、染色体の検査では問題がなくて、すべての先天性疾患を否定できるわけではありません。
絨毛検査
胎盤内部には、絨毛細胞と呼ばれる胎児由来の細胞があります。
妊婦さんのお腹や膣から針を刺して絨毛を採取し、含まれている赤ちゃん由来の細胞を培養・分析することで、胎児の染色体異常や特定の遺伝性疾患について診断します。
羊水検査より早い、妊娠11~14週頃に検査ができるのが特徴です。
デメリットとしては流産のリスクが約1%であること、実施施設が少ないことが挙げられます。
そのため確定診断としては、特定の遺伝子疾患のある人や、早くに診断をつけたい人を除いては羊水検査を受けることが一般的です。
出生前診断を受ける際の注意点

出生前診断の目的は、母子の「健康管理」と「疾病治療」、ならびにその「対策」です。
生まれる前に状態や疾病の有無が分かっていれば、最適な分娩方法や療育環境を検討することができます。
【出生前診断を受ける際の注意点】
- すべての病気や障害がわかるわけではない
- 染色体異常そのものを治療することはできない
- 疾患が判明した際、産むか中絶かの選択を迫られる
さまざまな出生前診断がありますが、どの検査を受けてもすべての先天性疾患がわかるわけではありません。
そして、もし検査で異常があることがわかったとしても、染色体異常や遺伝性疾患への根本的な治療法は現代の医療ではありません。
心臓の異常やホルモンバランスの異常などの合併症に対する対症療法を行っていきます。
出生前診断を受けた人の中には「前もって知っておくことで、生まれてからの準備ができる」と前向きに考える人と「知りたくなかった」と後悔する人がいます。
日本では胎児の先天性疾患を理由とした中絶は認められていませんが、母体の健康保護などの名目で妊娠22週未満において実施されています。
出生前診断に対する否定的な意見

「出生前診断は命の選別につながる」「障害のある人に対する差別につながる」「優勢思想を助長する」などとして、倫理的な議論は尽きません。
世界でもその考え方は大きく異なり、宗教的な問題などで中絶を禁止している国があれば、国家政策として出生前診断を進めている国もあります。
出生前診断において大切な考え方は、「妊婦が検査や疾患について正しい情報の元、熟考した上での自己決定を尊重する」というものです。
何ものにも強制されない自己決定による人工妊娠中絶は、選別や差別などとは異なる思考だと考えられます。
まとめ

出生前診断は任意の検査のため受けるかどうかの選択は、ご夫婦の価値観や人生観、生活環境によりよく話し合って決めてください。
検査時期が決まっているため、不安に思うことや迷うことがあれば、遺伝学の専門家による遺伝カウンセリングで相談するのも良いでしょう。









